Bensodiazepin
| Bensodiazepiner | |
|---|---|
| Läkemedelsklass | |
 Strukturformel för bensodiazepiner.
| |
| Klassidentifierare | |
| Använda sig av | Ångestsyndrom , kramper , muskelspasmer , panikångest |
| ATC-kod | N05BA |
| Verkningssätt | GABA A -receptor |
| I Wikidata | |
Bensodiazepiner ( BZD , BDZ , BZ ), ibland kallade " bensos ", är en klass av depressiva läkemedel vars kemiska kärnstruktur är sammansmältningen av en bensenring och en diazepinring . De ordineras för att behandla tillstånd som ångestsyndrom , sömnlöshet och anfall . Det första bensodiazepinet, klordiazepoxid (Librium), upptäcktes av misstag av Leo Sternbach 1955 och gjordes tillgängligt 1960 av Hoffmann-La Roche , som snart följde med diazepam (Valium) 1963. År 1977 var bensodiazepiner de mest förskrivna medicinerna i världen ; Införandet av selektiva serotoninåterupptagshämmare (SSRI), bland andra faktorer, minskade antalet förskrivningar, men de används fortfarande ofta över hela världen.
Bensodiazepiner är depressiva medel som förstärker effekten av signalsubstansen gamma-aminosmörsyra (GABA) på GABAA - receptorn , vilket resulterar i lugnande , hypnotiska ( sömnframkallande ), ångestdämpande (ångestdämpande), antikonvulsiva och muskelavslappnande egenskaper. Höga doser av många kortare verkande bensodiazepiner kan också orsaka anterograd amnesi och dissociation . Dessa egenskaper gör bensodiazepiner användbara vid behandling av ångest , panikångest , sömnlöshet , agitation , kramper , muskelspasmer , alkoholabstinens och som premedicinering för medicinska eller tandläkaringrepp. Bensodiazepiner kategoriseras som kort-, medel- eller långverkande. Kort- och medellångverkande bensodiazepiner föredras för behandling av sömnlöshet; längre verkande bensodiazepiner rekommenderas för behandling av ångest.
Bensodiazepiner ses generellt som säkra och effektiva för kortvarig användning - cirka två till fyra veckor - även om kognitiv försämring och paradoxala effekter som aggression eller beteendestörning kan förekomma. En minoritet av människor får reaktioner som förvärrad agitation eller panik när de slutar ta bensodiazepiner. Bensodiazepiner är förknippade med en ökad risk för självmord på grund av aggressivitet, impulsivitet och negativa abstinenseffekter. Långtidsanvändning är kontroversiell på grund av oro för minskad effektivitet , fysiskt beroende , bensodiazepinabstinenssyndrom och en ökad risk för demens och cancer . Äldre löper en ökad risk för både kort- och långtidsbiverkningar , och som ett resultat av detta är alla bensodiazepiner listade i Öllistan över olämpliga läkemedel för äldre vuxna. Det finns kontroverser om säkerheten för bensodiazepiner under graviditet. Även om de inte är viktiga teratogener , kvarstår osäkerhet om huruvida de orsakar gomspalt hos ett litet antal spädbarn och om neurobeteendeeffekter uppstår som ett resultat av prenatal exponering; de är kända för att orsaka abstinenssymtom hos den nyfödda .
Tagna i överdos kan bensodiazepiner orsaka farligt djupt medvetslöshet , men de är mindre giftiga än sina föregångare, barbituraten , och döden inträffar sällan när ett bensodiazepin är den enda drogen som tas. I kombination med andra medel som dämpar det centrala nervsystemet (CNS), såsom alkohol och opioider , ökar risken för toxicitet och dödlig överdos avsevärt. Bensodiazepiner används ofta för rekreation och tas också ofta i kombination med andra beroendeframkallande substanser och kontrolleras i de flesta länder.
Medicinsk användning
Bensodiazepiner har psykoleptiska , lugnande , hypnotiska , ångestdämpande , antikonvulsiva, muskelavslappnande och amnesiska effekter, som är användbara vid en mängd olika indikationer såsom alkoholberoende , kramper , ångestsyndrom , panik , agitation och sömnlöshet. De flesta administreras oralt; men de kan också ges intravenöst , intramuskulärt eller rektalt . Generellt sett tolereras bensodiazepiner väl och är säkra och effektiva läkemedel på kort sikt för ett brett spektrum av tillstånd. Tolerans kan utvecklas för deras effekter och det finns också en risk för beroende , och vid utsättande av behandlingen kan ett abstinenssyndrom uppstå. Dessa faktorer, i kombination med andra möjliga sekundära effekter efter långvarig användning, såsom psykomotoriska, kognitiva eller minnesstörningar, begränsar deras långtidstillämpning. Effekterna av långvarig användning eller missbruk inkluderar tendensen att orsaka eller förvärra kognitiva brister , depression och ångest. College of Physicians and Surgeons i British Columbia rekommenderar att man avbryter användningen av bensodiazepiner hos de som använder opioider och de som har använt dem under lång tid. Bensodiazepiner kan ha allvarliga negativa hälsoeffekter, och dessa fynd stödjer kliniska och regulatoriska ansträngningar för att minska användningen, särskilt i kombination med icke-bensodiazepinreceptoragonister.
Panikångest
På grund av deras effektivitet, tolerabilitet och snabba insättande av ångestdämpande verkan, används bensodiazepiner ofta för behandling av ångest förknippad med panikångest. Det råder dock oenighet bland expertorganen om långvarig användning av bensodiazepiner för panikångest. Synpunkterna sträcker sig från de som innehar bensodiazepiner är inte långtidseffektiva och bör reserveras för behandlingsresistenta fall till de som anser att de är lika effektiva på lång sikt som selektiva serotoninåterupptagshämmare (SSRI).
American Psychiatric Association (APA) riktlinjer noterar att bensodiazepiner i allmänhet tolereras väl, och deras användning för den initiala behandlingen för panikångest stöds starkt av många kontrollerade studier. APA säger att det inte finns tillräckligt med bevis för att rekommendera någon av de etablerade panikstörningsbehandlingarna framför en annan. Valet av behandling mellan bensodiazepiner, SSRI, serotonin-noradrenalinåterupptagshämmare (SNRI), tricykliska antidepressiva och psykoterapi bör baseras på patientens historia, preferenser och andra individuella egenskaper. Selektiva serotoninåterupptagshämmare är sannolikt det bästa valet av farmakoterapi för många patienter med panikångest, men bensodiazepiner används också ofta, och vissa studier tyder på att dessa mediciner fortfarande används med högre frekvens än SSRI. En fördel med bensodiazepiner är att de lindrar ångestsymtomen mycket snabbare än antidepressiva och därför kan föredras hos patienter för vilka snabb symtomkontroll är avgörande. Denna fördel uppvägs dock av möjligheten att utveckla bensodiazepinberoende . APA rekommenderar inte bensodiazepiner för personer med depressiva symtom eller som nyligen har haft missbruksstörningar . APA:s riktlinjer anger att läkemedelsbehandling av panikångest i allmänhet bör fortsätta i minst ett år och att klinisk erfarenhet stödjer fortsatt bensodiazepinbehandling för att förhindra återfall. Även om stora farhågor om bensodiazepintolerans och abstinens har väckts, finns det inga bevis för signifikant dosökning hos patienter som använder bensodiazepiner under lång tid. För många sådana patienter behåller stabila doser av bensodiazepiner sin effekt under flera år.
Riktlinjer utfärdade av det brittiska National Institute for Health and Clinical Excellence ( NICE), genomförde en systematisk granskning med olika metoder och kom till en annan slutsats. De ifrågasatte riktigheten av studier som inte var placebokontrollerade. Och baserat på resultaten av placebokontrollerade studier rekommenderar de inte användning av bensodiazepiner längre än två till fyra veckor, eftersom tolerans och fysiskt beroende utvecklas snabbt, med abstinenssymptom inklusive rebound-ångest som uppstår efter sex veckors användning eller mer. Ändå ordineras bensodiazepiner fortfarande för långtidsbehandling av ångestsjukdomar , även om specifika antidepressiva och psykologiska terapier rekommenderas som förstahandsbehandlingsalternativ med det kramplösande läkemedlet pregabalin indikerat som en andra eller tredje linjens behandling och lämplig för långvarig behandling. termanvändning. NICE uppgav att långvarig användning av bensodiazepiner för panikångest med eller utan agorafobi är en olicensierad indikation, har inte långtidseffekt och rekommenderas därför inte av kliniska riktlinjer. Psykologiska terapier såsom kognitiv beteendeterapi rekommenderas som förstahandsterapi för panikångest; bensodiazepinanvändning har visat sig störa terapeutiska vinster från dessa terapier.
Bensodiazepiner administreras vanligtvis oralt; dock kan lorazepam eller diazepam mycket ibland ges intravenöst för behandling av panikattacker .
Generaliserat ångestsyndrom
Bensodiazepiner har robust effekt vid kortsiktig behandling av generaliserat ångestsyndrom (GAD), men visade sig inte vara effektiva för att producera långsiktig förbättring totalt sett. Enligt National Institute for Health and Clinical Excellence ( NICE) kan bensodiazepiner användas vid omedelbar behandling av GAD, om det behövs. De ska dock vanligtvis inte ges längre än 2–4 veckor. De enda mediciner som NICE rekommenderar för långsiktig behandling av GAD är antidepressiva.
På samma sätt rekommenderar Canadian Psychiatric Association (CPA) bensodiazepiner alprazolam , bromazepam , lorazepam och diazepam endast som ett andrahandsval, om behandlingen med två olika antidepressiva läkemedel misslyckades. Även om de är andra linjens medel, kan bensodiazepiner användas under en begränsad tid för att lindra svår ångest och agitation. CPA-riktlinjerna noterar att efter 4–6 veckor kan effekten av bensodiazepiner minska till placebonivån, och att bensodiazepiner är mindre effektiva än antidepressiva medel för att lindra idisslande oro , huvudsymptomet på GAD. I vissa fall kan dock en långvarig behandling med bensodiazepiner som tillägg till ett antidepressivt läkemedel vara motiverat.
En granskning från 2015 fann en större effekt med mediciner än samtalsterapi. Läkemedel med fördel inkluderar serotonin-noradrenalinåterupptagshämmare , bensodiazepiner och selektiva serotoninåterupptagshämmare .
Ångest
Bensodiazepiner används ibland vid behandling av akut ångest, eftersom de åstadkommer snabb och markant lindring av symtomen hos de flesta individer; de rekommenderas dock inte längre än 2–4 veckors användning på grund av risker för tolerans och beroende och bristande långsiktig effektivitet. När det gäller sömnlöshet kan de också användas på en oregelbunden/"vid behov", som i fall där nämnda ångest är som värst. Jämfört med andra farmakologiska behandlingar har bensodiazepiner dubbelt så stor sannolikhet att leda till ett återfall av det underliggande tillståndet vid utsättande av behandlingen. Psykologiska terapier och andra farmakologiska terapier rekommenderas för långtidsbehandling av generaliserat ångestsyndrom. Antidepressiva läkemedel har högre remissionsfrekvens och är i allmänhet säkra och effektiva på kort och lång sikt.
Sömnlöshet
Bensodiazepiner kan vara användbara för korttidsbehandling av sömnlöshet. Användning av dem efter 2 till 4 veckor rekommenderas inte på grund av risken för beroende. Kommittén för läkemedelssäkerhets rapport rekommenderade att där långvarig användning av bensodiazepiner för sömnlöshet är indicerad bör behandlingen vara intermittent när så är möjligt. Det är att föredra att bensodiazepiner tas intermittent och med den lägsta effektiva dosen. De förbättrar sömnrelaterade problem genom att förkorta tiden i sängen innan man somnar, förlänga sömntiden och i allmänhet minska vakenhet. Men de försämrar sömnkvaliteten genom att öka lätt sömn och minska djupsömnen. Andra nackdelar med sömnmedel, inklusive bensodiazepiner, är möjlig tolerans för deras effekter, rebound-sömnlöshet och minskad långsam sömn och en abstinensperiod som kännetecknas av rebound-sömnlöshet och en förlängd period av ångest och agitation.
Listan över bensodiazepiner som är godkända för behandling av sömnlöshet är ganska likartad bland de flesta länder, men vilka bensodiazepiner som officiellt betecknas som förstahandssömnmedel som förskrivs för behandling av sömnlöshet varierar mellan länderna. Längre verkande bensodiazepiner som nitrazepam och diazepam har kvarvarande effekter som kan kvarstå till nästa dag och rekommenderas i allmänhet inte.
Sedan frisättningen av icke-bensodiazepiner 1992 som svar på säkerhetsproblem, har individer med sömnlöshet och andra sömnstörningar i allt större utsträckning ordinerats icke-bensodiazepiner (2,3 % 1993 till 13,7 % av amerikanerna 2010), mer sällan ordinerats bensodiazepiner (23,5 % till 1993). 10,8 % 2010). Det är inte klart om de nya icke-bensodiazepin- sömnmedel (Z-läkemedel) är bättre än de kortverkande bensodiazepinerna. Effekten av dessa två grupper av läkemedel är liknande. Enligt US Agency for Healthcare Research and Quality indikerar indirekt jämförelse att biverkningar från bensodiazepiner kan vara ungefär dubbelt så frekventa som från icke-bensodiazepiner. Vissa experter föreslår att man företrädesvis använder icke-bensodiazepiner som en förstahandsbehandling av långtidsbehandling av sömnlöshet. Det brittiska National Institute for Health and Clinical Excellence fann dock inga övertygande bevis för Z-läkemedel. NICE granskning påpekade att kortverkande Z-läkemedel olämpligt jämfördes i kliniska prövningar med långverkande bensodiazepiner. Det har inte gjorts några försök som jämförde kortverkande Z-läkemedel med lämpliga doser av kortverkande bensodiazepiner. Baserat på detta rekommenderade NICE att välja hypnotikum baserat på kostnad och patientens preferenser.
Äldre vuxna ska inte använda bensodiazepiner för att behandla sömnlöshet om inte andra behandlingar har misslyckats. När bensodiazepiner används bör patienter, deras vårdare och deras läkare diskutera den ökade risken för skador, inklusive bevis som visar dubbelt så många trafikkollisioner bland körande patienter, och fall och höftfraktur för äldre patienter.
Anfall
Långvariga konvulsiva epileptiska anfall är en medicinsk nödsituation som vanligtvis kan hanteras effektivt genom att administrera snabbverkande bensodiazepiner, som är potenta antikonvulsiva medel . I en sjukhusmiljö intravenös klonazepam , lorazepam och diazepam förstahandsval. I samhället är intravenös administrering inte praktisk och därför används rektalt diazepam eller buckalt midazolam , med en preferens för midazolam eftersom administreringen är lättare och mer socialt acceptabel.
När bensodiazepiner först introducerades, antogs de entusiastiskt för att behandla alla former av epilepsi . Dåsighet och tolerans blir dock problem vid fortsatt användning och ingen anses nu vara förstahandsval för långvarig epilepsibehandling. Clobazam används i stor utsträckning av specialiserade epilepsikliniker över hela världen och klonazepam är populärt i Nederländerna, Belgien och Frankrike. Clobazam godkändes för användning i USA 2011. I Storbritannien är både klobazam och klonazepam andrahandsval för behandling av många former av epilepsi. Clobazam har också en användbar roll för mycket kortvarig anfallsprofylax och vid katamenial epilepsi . Utsättning efter långvarig användning vid epilepsi kräver ytterligare försiktighet på grund av risken för rebound-anfall. Därför minskas dosen långsamt under en period på upp till sex månader eller längre.
Alkoholabstinens
Klordiazepoxid är det vanligaste bensodiazepinet för alkoholavgiftning , men diazepam kan användas som ett alternativ. Båda används vid avgiftning av individer som är motiverade att sluta dricka, och ordineras under en kort tidsperiod för att minska riskerna för att utveckla tolerans och beroende av själva bensodiazepinläkemedlet. Bensodiazepinerna med längre halveringstid gör avgiftning mer tolerabel, och det är mindre sannolikt att farliga (och potentiellt dödliga) alkoholabstinenseffekter uppstår. Å andra sidan kan kortverkande bensodiazepiner leda till genombrottsanfall och rekommenderas därför inte för avgiftning i öppenvård. Oxazepam och lorazepam används ofta till patienter med risk för ansamling av läkemedel, i synnerhet äldre och de med cirros , eftersom de metaboliseras annorlunda än andra bensodiazepiner, genom konjugering .
Bensodiazepiner är det föredragna valet vid behandling av alkoholabstinenssyndrom, i synnerhet för att förebygga och behandla den farliga komplikationen av anfall och för att dämpa svår delirium . Lorazepam är det enda bensodiazepinet med förutsägbar intramuskulär absorption och det är det mest effektiva för att förebygga och kontrollera akuta anfall.
Andra indikationer
Bensodiazepiner ordineras ofta för ett brett spektrum av tillstånd:
- De kan lugna patienter som får mekanisk ventilation eller de som är i extrem nöd. Försiktighet iakttas i denna situation på grund av risken för andningsdepression , och det rekommenderas att behandlingsmöjligheter för överdosering av bensodiazepiner ska finnas tillgängliga. De har också visat sig öka sannolikheten för senare PTSD efter att människor har tagits bort från ventilatorer.
- Bensodiazepiner är indicerade för behandling av andnöd (andnöd) vid avancerade sjukdomar, i synnerhet där andra behandlingar inte har lyckats adekvat kontrollera symtomen.
- Bensodiazepiner är effektiva som medicin som ges ett par timmar före operation för att lindra ångest. De producerar också minnesförlust , vilket kan vara användbart, eftersom patienter kanske inte kommer ihåg obehag från proceduren. De används också hos patienter med tandfobi samt vissa oftalmiska ingrepp som brytningskirurgi; även om sådan användning är kontroversiell och endast rekommenderas för dem som är mycket oroliga. Midazolam är det vanligaste som förskrivs för denna användning på grund av dess starka lugnande verkan och snabba återhämtningstid, samt dess vattenlöslighet, vilket minskar smärta vid injektion. Diazepam och lorazepam används ibland. Lorazepam har särskilt markanta minnesförlustegenskaper som kan göra det mer effektivt när minnesförlust är den önskade effekten.
- Bensodiazepiner är välkända för sina starka muskelavslappnande egenskaper och kan vara användbara vid behandling av muskelspasmer, även om tolerans ofta utvecklas för deras muskelavslappnande effekter. Baklofen eller tizanidin används ibland som ett alternativ till bensodiazepiner. Tizanidin har visat sig ha överlägsen tolerabilitet jämfört med diazepam och baklofen.
- Bensodiazepiner används också för att behandla akut panik orsakad av hallucinogen berusning. Bensodiazepiner används också för att lugna den akut upprörda individen och kan vid behov ges via en intramuskulär injektion. De kan ibland vara effektiva vid korttidsbehandling av psykiatriska nödsituationer såsom akut psykos som vid schizofreni eller mani , vilket ger snabb lugnande och sedering tills effekterna av litium eller neuroleptika (antipsykotika) träder i kraft. Lorazepam används oftast men klonazepam skrivs ibland ut för akut psykos eller mani; deras långvariga användning rekommenderas inte på grund av risker för beroende. Ytterligare forskning som undersöker användningen av bensodiazepiner enbart och i kombination med antipsykotiska läkemedel för behandling av akut psykos är motiverad.
- Klonazepam , ett bensodiazepin, används för att behandla många former av parasomni . Beteendestörning för snabba ögonrörelser svarar bra på låga doser klonazepam. Restless legs syndrome kan behandlas med klonazepam som ett tredjehandsbehandlingsalternativ eftersom användningen av klonazepam fortfarande är undersökande.
- Bensodiazepiner används ibland för tvångssyndrom (OCD), även om de i allmänhet anses vara ineffektiva för denna indikation. Effektivitet hittades dock i en liten studie. Bensodiazepiner kan övervägas som ett behandlingsalternativ i behandlingsresistenta fall.
- Antipsykotika är i allmänhet en förstahandsbehandling för delirium; Men när delirium orsakas av alkohol eller sedativa hypnotiska abstinenser är bensodiazepiner en förstahandsbehandling.
- Det finns vissa bevis för att låga doser av bensodiazepiner minskar biverkningarna av elektrokonvulsiv terapi .
Kontraindikationer
På grund av sin muskelavslappnande verkan kan bensodiazepiner orsaka andningsdepression hos känsliga individer. Av den anledningen är de kontraindicerade hos personer med myasthenia gravis , sömnapné , bronkit och KOL . Försiktighet krävs när bensodiazepiner används till personer med personlighetsstörningar eller intellektuella funktionshinder på grund av frekventa paradoxala reaktioner . Vid svår depression kan de framkalla självmordstendenser och används ibland för självmordsöverdoser. Individer med en historia av överdriven alkoholanvändning eller icke-medicinsk användning av opioider eller barbiturater bör undvika bensodiazepiner, eftersom det finns en risk för livshotande interaktioner med dessa läkemedel.
Graviditet
I USA har Food and Drug Administration kategoriserat bensodiazepiner i antingen kategori D eller X, vilket innebär att risken för skada hos det ofödda har visats.
Exponering för bensodiazepiner under graviditet har associerats med en något ökad (från 0,06 till 0,07 %) risk för gomspalt hos nyfödda, en kontroversiell slutsats då vissa studier inte finner något samband mellan bensodiazepiner och gomspalt. Deras användning av blivande mödrar kort före förlossningen kan resultera i ett floppy spädbarnssyndrom . Nyfödda med detta tillstånd tenderar att ha hypotoni , hypotermi , letargi och andnings- och matsvårigheter. Fall av neonatalt abstinenssyndrom har beskrivits hos spädbarn som kroniskt exponerats för bensodiazepiner in utero . Detta syndrom kan vara svårt att känna igen, eftersom det börjar flera dagar efter förlossningen, till exempel så sent som 21 dagar för klordiazepoxid. Symtomen inkluderar skakningar , hypertoni , hyperreflexi , hyperaktivitet och kräkningar och kan pågå i upp till tre till sex månader. En nedtrappning av dosen under graviditeten kan minska dess svårighetsgrad. rekommenderas de bensodiazepiner med bättre och längre säkerhetsdata, såsom diazepam eller klordiazepoxid , framför potentiellt mer skadliga bensodiazepiner, såsom temazepam eller triazolam . Att använda den lägsta effektiva dosen under kortast tid minimerar riskerna för det ofödda barnet.
Äldre
Fördelarna med bensodiazepiner är minst och riskerna är störst hos äldre. De är listade som en potentiellt olämplig medicin för äldre vuxna av American Geriatrics Society. Äldre löper en ökad risk för beroende och är mer känsliga för biverkningar som minnesproblem, sedering under dagtid, försämrad motorisk koordination och ökad risk för motorfordonsolyckor och fall samt ökad risk för höftfrakturer . De långsiktiga effekterna av bensodiazepiner och bensodiazepinberoende hos äldre kan likna demens , depression eller ångestsyndrom och förvärras gradvis över tiden. Skadliga effekter på kognition kan misstas för effekterna av ålderdom. Fördelarna med abstinens inkluderar förbättrad kognition, vakenhet, rörlighet, minskad risk för inkontinens och minskad risk för fall och frakturer. Framgången med gradvis avsmalnande bensodiazepiner är lika stor hos äldre som hos yngre. Bensodiazepiner bör endast förskrivas till äldre med försiktighet och endast under en kort period vid låga doser. Kort till medelverkande bensodiazepiner föredras hos äldre som oxazepam och temazepam . De högpotenta bensodiazepinerna alprazolam och triazolam och långverkande bensodiazepiner rekommenderas inte till äldre på grund av ökade biverkningar. Icke-bensodiazepiner som zaleplon och zolpidem och låga doser av lugnande antidepressiva medel används ibland som alternativ till bensodiazepiner.
Långvarig användning av bensodiazepiner är förknippad med ökad risk för kognitiv svikt och demens, och minskning av förskrivningsnivåer kommer sannolikt att minska risken för demens. Sambandet mellan en historia av bensodiazepinanvändning och kognitiv försämring är oklar, med vissa studier rapporterade en lägre risk för kognitiv försämring hos tidigare användare, vissa hittade inget samband och vissa indikerar en ökad risk för kognitiv försämring.
Bensodiazepiner ordineras ibland för att behandla beteendesymtom på demens. Men liksom antidepressiva medel har de få bevis på effektivitet, även om antipsykotika har visat en viss fördel. Kognitiva försämrade effekter av bensodiazepiner som förekommer ofta hos äldre kan också förvärra demens.
Skadliga effekter

De vanligaste biverkningarna av bensodiazepiner är relaterade till deras lugnande och muskelavslappnande verkan. De inkluderar dåsighet , yrsel och minskad vakenhet och koncentration. Brist på koordination kan leda till fall och skador, särskilt hos äldre. Ett annat resultat är försämrad körförmåga och ökad sannolikhet för trafikolyckor. Minskad libido och erektionsproblem är en vanlig biverkning. Depression och disinhibition kan uppstå. Hypotoni och undertryckt andning ( hypoventilation ) kan uppstå vid intravenös användning. Mindre vanliga biverkningar inkluderar illamående och förändringar i aptit, dimsyn, förvirring, eufori , depersonalisering och mardrömmar. Fall av levertoxicitet har beskrivits men är mycket sällsynta.
De långsiktiga effekterna av bensodiazepiner kan inkludera kognitiv funktionsnedsättning såväl som affektiva och beteendemässiga problem. Känslor av oro, svårigheter att tänka konstruktivt, förlust av sexlust, agorafobi och social fobi, ökad ångest och depression, förlust av intresse för fritidssysselsättningar och intressen samt oförmåga att uppleva eller uttrycka känslor kan också förekomma. Alla har dock inte problem med långvarig användning. Dessutom kan en förändrad uppfattning om sig själv, miljö och relationer uppstå.
Jämfört med andra sedativa-sömnmedel hade sjukhusbesök som involverade bensodiazepiner 66 % högre odds för ett allvarligt negativt hälsoresultat. Detta inkluderade sjukhusvistelse, patientöverföring eller dödsfall, och besök som involverade en kombination av bensodiazepiner och icke-bensodiapinreceptoragonister hade nästan fyra gånger ökade odds för ett allvarligt hälsoresultat.
krävde US Food and Drug Administration (FDA) att varningen i ruta skulle uppdateras för alla bensodiazepinläkemedel för att beskriva riskerna för missbruk, missbruk, beroende, fysiskt beroende och abstinensreaktioner konsekvent för alla läkemedel i klassen.
Kognitiva effekter
Kortvarig användning av bensodiazepiner påverkar flera kognitionsområden negativt, det mest anmärkningsvärda är att det stör bildningen och konsolideringen av minnen av nytt material och kan inducera fullständig anterograd amnesi . Forskare har dock motsatta åsikter om effekterna av långsiktig administration. En uppfattning är att många av de kortsiktiga effekterna fortsätter på lång sikt och kan till och med förvärras och inte försvinner efter att bensodiazepin har slutat. En annan uppfattning hävdar att kognitiva brister hos kroniska bensodiazepinmissbrukare endast uppstår under en kort period efter dosen, eller att ångestsyndromet är orsaken till dessa brister.
Medan de definitiva studierna saknas, fick den tidigare uppfattningen stöd från en metaanalys från 2004 av 13 små studier. Denna metaanalys fann att långvarig användning av bensodiazepiner var associerad med måttliga till stora negativa effekter på alla kognitionsområden, med det visuospatiala minnet som den vanligast upptäckta försämringen. Några av de andra nedsättningarna som rapporterades var minskad IQ, visiomotorisk koordination, informationsbehandling, verbal inlärning och koncentration. Författarna till metaanalysen och en senare granskare noterade att tillämpligheten av denna metaanalys är begränsad eftersom försökspersonerna till största delen togs från abstinenskliniker; den samexisterande drogen, alkoholanvändningen och psykiatriska störningarna definierades inte; och flera av de inkluderade studierna genomförde de kognitiva mätningarna under abstinenstiden.
Paradoxala effekter
Paradoxala reaktioner , såsom ökade anfall hos epileptiker, aggression , våld, impulsivitet , irritabilitet och självmordsbeteende förekommer ibland. Dessa reaktioner har förklarats som konsekvenser av disinhibition och den efterföljande förlusten av kontroll över socialt oacceptabelt beteende. Paradoxala reaktioner är sällsynta i den allmänna befolkningen, med en incidens under 1 % och liknar placebo. De förekommer dock oftare hos missbrukare av fritidssysselsättning, individer med borderline personlighetsstörning , barn och patienter med höga doser. I dessa grupper impulskontrollproblem den kanske viktigaste riskfaktorn för disinhibition; inlärningssvårigheter och neurologiska störningar är också betydande risker. De flesta rapporter om disinhibition involverar höga doser av högpotenta bensodiazepiner. Paradoxala effekter kan också uppstå efter kronisk användning av bensodiazepiner.
Långvarig försämring av psykiatriska symtom
Även om bensodiazepiner kan ha kortsiktiga fördelar för ångest, sömn och agitation hos vissa patienter, kan långvarig (dvs. mer än 2–4 veckor) användning resultera i en försämring av själva symtomen som medicinerna är avsedda att behandla. Möjliga förklaringar inkluderar att förvärra kognitiva problem som redan är vanliga vid ångeststörningar, orsaka eller förvärra depression och suicidalitet, störa sömnarkitekturen genom att hämma djupsömn, abstinenssymptom eller reboundsymtom mellan doser som efterliknar eller förvärrar underliggande ångest eller sömnstörningar, inhiberar av psykoterapi genom att hämma minneskonsolidering och minska utrotning av rädsla, och minska hanteringen av trauma/stress och öka sårbarheten för framtida stress. De två sistnämnda förklaringarna kan vara varför bensodiazepiner är ineffektiva och/eller potentiellt skadliga vid PTSD och fobier . Ångest, sömnlöshet och irritabilitet kan tillfälligt förvärras under abstinens, men psykiatriska symtom efter utsättning är vanligtvis färre än även när du tar bensodiazepiner. Funktionen förbättras avsevärt inom 1 år efter avbrott.
Fysiskt beroende, abstinens- och postabstinenssyndrom

Tolerans
Det största problemet med kronisk användning av bensodiazepiner är utvecklingen av tolerans och beroende . Tolerans visar sig som minskad farmakologisk effekt och utvecklas relativt snabbt till bensodiazepinernas lugnande, hypnotiska, antikonvulsiva och muskelavslappnande verkan. Tolerans mot ångestdämpande effekter utvecklas långsammare med få bevis på fortsatt effektivitet efter fyra till sex månaders fortsatt användning. I allmänhet förekommer inte tolerans mot amnesiska effekterna. Emellertid finns det kontroverser om tolerans för de anxiolytiska effekterna med vissa bevis för att bensodiazepiner behåller sin effekt och motsatta bevis från en systematisk genomgång av litteraturen att tolerans ofta förekommer och vissa bevis för att ångest kan förvärras vid långvarig användning. Frågan om tolerans mot bensodiazepinernas amnesiska effekter är likaledes oklar. Vissa bevis tyder på att partiell tolerans utvecklas, och att "minnesnedsättning är begränsad till ett smalt fönster inom 90 minuter efter varje dos".
En stor nackdel med bensodiazepiner är att toleransen mot terapeutiska effekter utvecklas relativt snabbt medan många biverkningar kvarstår. Tolerans utvecklas mot hypnotiska och myorelaxerande effekter inom dagar till veckor, och till antikonvulsiva och anxiolytiska effekter inom veckor till månader. Därför är det osannolikt att bensodiazepiner är effektiva långtidsbehandlingar för sömn och ångest. Medan BZD-terapeutiska effekter försvinner med tolerans, kvarstår ofta depression och impulsivitet med hög självmordsrisk. Flera studier har bekräftat att långtidsbensodiazepiner inte skiljer sig signifikant från placebo för sömn eller ångest. Detta kan förklara varför patienter vanligtvis ökar doserna med tiden och att många så småningom tar mer än en typ av bensodiazepin efter att den första tappat effektivitet. Dessutom, eftersom tolerans mot bensodiazepiner sederande effekter utvecklas snabbare än tolerans mot hjärnstamsdämpande effekter, kan de som tar mer bensodiazepiner för att uppnå önskade effekter uppleva plötslig andningsdepression, hypotoni eller död. De flesta patienter med ångestsyndrom och PTSD har symtom som kvarstår i minst flera månader, vilket gör tolerans mot terapeutiska effekter till ett tydligt problem för dem och kräver mer effektiv långtidsbehandling (t.ex. psykoterapi, serotonerga antidepressiva medel).
Abstinenssymptom och hantering

Avbrytande av bensodiazepiner eller abrupt minskning av dosen, även efter en relativt kort behandlingsperiod (två till fyra veckor), kan resultera i två grupper av symtom – återhämtning och abstinens . Rebound-symtom är återkomsten av de symtom som patienten behandlades för men värre än tidigare. Abstinenssymtom är de nya symtomen som uppstår när bensodiazepinet stoppas. De är det främsta tecknet på fysiskt beroende .
De vanligaste symptomen på abstinens från bensodiazepiner är sömnlöshet, magproblem, darrningar , agitation, rädsla och muskelspasmer . De mindre frekventa effekterna är irritabilitet, svettning, depersonalisering, derealisering , överkänslighet mot stimuli, depression, suicidalt beteende, psykos , kramper och delirium tremens . Allvarliga symtom uppstår vanligtvis som ett resultat av plötslig eller alltför snabb abstinens. Abrupt abstinens kan vara farligt och leda till excitotoxicitet , orsaka skada och till och med död på nervceller som ett resultat av för höga nivåer av den excitatoriska signalsubstansen glutamat . Ökad glutamaterg aktivitet tros vara en del av en kompensatorisk mekanism för kronisk GABAergisk hämning från bensodiazepiner. Därför rekommenderas en gradvis minskningskur.
Symtom kan också uppstå under en gradvis dosreduktion, men är vanligtvis mindre allvarliga och kan kvarstå som en del av ett utdraget abstinenssyndrom i månader efter att bensodiazepinerna upphört. Ungefär 10 % av patienterna upplever ett anmärkningsvärt utdraget abstinenssyndrom, som kan kvarstå i många månader eller i vissa fall ett år eller längre. Utdragna symtom tenderar att likna de som ses under de första par månaderna av abstinens men är vanligtvis av en subakut svårighetsgrad. Sådana symtom minskar gradvis över tiden och försvinner så småningom helt.
Bensodiazepiner har ett rykte hos patienter och läkare för att orsaka en allvarlig och traumatisk abstinens; detta beror dock till stor del på att uttagsprocessen är dåligt hanterad. Översnabb abstinens från bensodiazepiner ökar svårighetsgraden av abstinenssyndromet och ökar antalet misslyckanden. Ett långsamt och gradvis uttag anpassat till individen och, om så är indicerat, psykologiskt stöd är det mest effektiva sättet att hantera abstinensen. Åsikter om den tid som krävs för att slutföra uttag varierar från fyra veckor till flera år. Ett mål på mindre än sex månader har föreslagits, men på grund av faktorer som dosering och typ av bensodiazepin, orsaker till recept, livsstil, personlighet, miljöpåfrestningar och mängden tillgängligt stöd, kan ett år eller mer behövas för att dra sig tillbaka.
Abstinens hanteras bäst genom att överföra den fysiskt beroende patienten till en ekvivalent dos av diazepam eftersom det har den längsta halveringstiden av alla bensodiazepiner, metaboliseras till långverkande aktiva metaboliter och finns tillgängligt i tabletter med låg styrka, som kan vara fjärdedelar för mindre doser. En ytterligare fördel är att den finns i flytande form, vilket möjliggör ännu mindre reduktioner. Klordiazepoxid , som också har lång halveringstid och långverkande aktiva metaboliter , kan användas som ett alternativ.
Icke-bensodiazepiner är kontraindicerade under utsättning av bensodiazepiner eftersom de är korstoleranta med bensodiazepiner och kan inducera beroende. Alkohol är också korstolerant med bensodiazepiner och mer giftigt och därför krävs försiktighet för att undvika att ersätta ett beroende med ett annat. Under utsättningen fluorokinolonbaserade antibiotika om möjligt; de förskjuter bensodiazepiner från sitt bindningsställe och minskar GABA-funktionen och kan därför förvärra abstinenssymtom. Antipsykotika rekommenderas inte för bensodiazepinabstinens (eller andra CNS-depressiva abstinenstillstånd), särskilt klozapin , olanzapin eller lågpotenta fenotiaziner , t.ex. klorpromazin , eftersom de sänker kramptröskeln och kan förvärra abstinenseffekterna; om den används krävs extrem försiktighet.
Abstinens från långvariga bensodiazepiner är fördelaktigt för de flesta individer. Uttag av bensodiazepiner från långtidsanvändare leder i allmänhet till förbättrad fysisk och mental hälsa, särskilt hos äldre; även om vissa långtidsanvändare rapporterar fortsatt nytta av att ta bensodiazepiner, kan detta vara resultatet av undertryckande av abstinenseffekter.
Kontroversiella föreningar
Utöver det väletablerade sambandet mellan bensodiazepiner och psykomotorisk funktionsnedsättning som resulterar i motorfordonsolyckor och fall som leder till frakturer; forskning på 2000- och 2010-talen har lyft sambandet mellan bensodiazepiner (och Z-läkemedel ) och andra, ännu oprövade, negativa effekter inklusive demens, cancer, infektioner, pankreatit och exacerbationer av luftvägssjukdomar.
Demens
Ett antal studier har dragit ett samband mellan långvarig bensodiazepinanvändning och neurodegenerativ sjukdom, särskilt Alzheimers sjukdom. Det har fastställts att långvarig användning av bensodiazepiner är associerad med ökad demensrisk, även efter kontroll för protopatisk bias .
Infektioner
Vissa observationsstudier har upptäckt signifikanta samband mellan bensodiazepiner och luftvägsinfektioner som lunginflammation där andra inte har gjort det. En stor metaanalys av randomiserade kontrollerade studier före marknadsföring av de farmakologiskt relaterade Z-läkemedlen tyder också på en liten ökning av infektionsrisken. En immunbristeffekt från verkan av bensodiazepiner på GABA-A-receptorer har postulerats från djurstudier.
Cancer
En metaanalys av observationsstudier har fastställt ett samband mellan bensodiazepinanvändning och cancer, även om risken mellan olika medel och olika cancerformer varierade avsevärt. När det gäller experimentella grundläggande vetenskapliga bevis har en analys av cancerogena och genotoxicitetsdata för olika bensodiazepiner föreslagit en liten risk för karcinogenes för ett litet antal bensodiazepiner.
Pankreatit
Bevisen som tyder på ett samband mellan bensodiazepiner (och Z-läkemedel) och bukspottkörtelinflammation är mycket sparsamt och begränsat till ett fåtal observationsstudier från Taiwan. En kritik av confounding kan appliceras på dessa fynd som med de andra kontroversiella föreningarna ovan. Ytterligare väldesignad forskning från andra populationer samt en biologiskt rimlig mekanism krävs för att bekräfta detta samband.
Överdos
Även om bensodiazepiner är mycket säkrare vid överdos än sina föregångare, barbituraten , kan de fortfarande orsaka problem vid överdosering. Enbart förorsakar de sällan allvarliga komplikationer vid överdosering ; Statistik i England visade att bensodiazepiner var ansvariga för 3,8 % av alla dödsfall genom förgiftning från ett enda läkemedel. Men att kombinera dessa läkemedel med alkohol , opiater eller tricykliska antidepressiva medel ökar toxiciteten markant. Äldre är mer känsliga för biverkningar av bensodiazepiner, och förgiftning kan till och med uppstå vid långvarig användning. De olika bensodiazepinerna skiljer sig åt i sin toxicitet; temazepam verkar mest giftigt vid överdosering och när det används tillsammans med andra läkemedel. Symtomen på en överdos av bensodiazepin kan inkludera; dåsighet , sluddrigt tal , nystagmus , hypotoni , ataxi , koma, andningsdepression och hjärtstillestånd .
Det finns ett reverseringsmedel för bensodiazepiner, flumazenil (Anexate). Dess användning som motgift rekommenderas inte rutinmässigt på grund av den höga risken för resedation och kramper. I en dubbelblind, placebokontrollerad studie med 326 personer, fick 4 personer allvarliga biverkningar och 61 % blev omdämpad efter användning av flumazenil. Det finns många kontraindikationer för dess användning. Det är kontraindicerat hos personer med en historia av långvarig användning av bensodiazepiner, de som har intagit en substans som sänker kramptröskeln eller kan orsaka arytmi, och hos personer med onormala vitala tecken. En studie fann att endast 10 % av de personer som får en överdos av bensodiazepin är lämpliga kandidater för behandling med flumazenil.
Interaktioner
Enskilda bensodiazepiner kan ha olika interaktioner med vissa läkemedel. Beroende på deras metabolismväg kan bensodiazepiner grovt delas in i två grupper. Den största gruppen består av de som metaboliseras av cytokrom P450 (CYP450) enzymer och har betydande potential för interaktioner med andra läkemedel. Den andra gruppen omfattar de som metaboliseras genom glukuronidering , såsom lorazepam , oxazepam och temazepam , och i allmänhet har få läkemedelsinteraktioner.
Många läkemedel, inklusive orala preventivmedel , vissa antibiotika , antidepressiva och svampdödande medel, hämmar cytokromenzymer i levern. De minskar elimineringshastigheten av bensodiazepinerna som metaboliseras av CYP450, vilket kan leda till överdriven ackumulering av läkemedel och ökade biverkningar. Däremot påskyndar läkemedel som inducerar cytokrom P450-enzymer, såsom johannesört , antibiotikumet rifampicin och antikonvulsiva medel karbamazepin och fenytoin , eliminering av många bensodiazepiner och minskar deras verkan. Att ta bensodiazepiner tillsammans med alkohol, opioider och andra medel som dämpar centrala nervsystemet förstärker deras verkan. Detta resulterar ofta i ökad sedering, försämrad motorisk koordination, undertryckt andning och andra negativa effekter som kan vara dödliga. Antacida kan bromsa absorptionen av vissa bensodiazepiner; denna effekt är dock marginell och inkonsekvent.
Farmakologi
Farmakodynamik
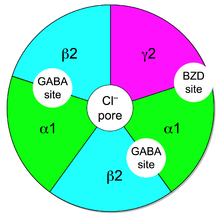
Bensodiazepiner verkar genom att öka effektiviteten hos den endogena kemikalien, GABA , för att minska nervcellers excitabilitet . Detta minskar kommunikationen mellan neuroner och har därför en lugnande effekt på många av hjärnans funktioner.
GABA kontrollerar nervcellers excitabilitet genom att binda till GABAA - receptorn . GABAA- receptorn är ett proteinkomplex som ligger i synapserna mellan neuroner. Alla GABAA - receptorer innehåller en jonkanal som leder kloridjoner över neuronala cellmembran och två bindningsställen för signalsubstansen gamma-aminosmörsyra (GABA), medan en undergrupp av GABAA - receptorkomplex också innehåller ett enda bindningsställe för bensodiazepiner. Bindning av bensodiazepiner till detta receptorkomplex förändrar inte bindningen av GABA. Till skillnad från andra positiva allosteriska modulatorer som ökar ligandbindningen, fungerar bensodiazepinbindning som en positiv allosterisk modulator genom att öka den totala ledningen av kloridjoner över det neuronala cellmembranet när GABA redan är bundet till dess receptor. Detta ökade kloridjoninflöde hyperpolariserar neuronens membranpotential . Som ett resultat ökar skillnaden mellan vilopotential och tröskelpotential och det är mindre troligt att avfyra . Olika GABAA- receptorsubtyper har olika distributioner inom olika regioner i hjärnan och kontrollerar därför distinkta neuronala kretsar . Följaktligen kan aktivering av olika GABAA- receptorsubtyper av bensodiazepiner resultera i distinkta farmakologiska effekter. När det gäller verkningsmekanismen för bensodiazepiner är deras likheter för stora för att dela upp dem i individuella kategorier som ångestdämpande eller hypnotiska. Till exempel ger ett hypnotikum som administreras i låga doser ångestlindrande effekter, medan ett bensodiazepin som marknadsförs som ett ångestdämpande läkemedel i högre doser framkallar sömn.
Den undergrupp av GABAA- receptorer som också binder bensodiazepiner kallas bensodiazepinreceptorer (BzR). GABAA- receptorn är en heteromer som består av fem subenheter, de vanligaste är två α s, två β s och en γ (α 2 β 2 γ1). För varje subenhet finns många subtyper (α 1–6 , β 1–3 och γ 1–3 ). GABA A -receptorer som är uppbyggda av olika kombinationer av subenhetssubtyper har olika egenskaper, olika distributioner i hjärnan och olika aktiviteter i förhållande till farmakologiska och kliniska effekter. Bensodiazepiner binder vid gränsytan mellan a- och y-subenheterna på GABAA- receptorn . Bindning kräver a5 också att alfa-subenheter innehåller en dvs histidinaminosyrarest innehållande , ( ai- , a2- a3- , och - GABAA - receptorer) . Av denna anledning visar bensodiazepiner ingen affinitet för GABAA- - receptorer som innehåller a4- och a6 subenheter med en arginin istället för en histidinrest. När den väl är bunden till bensodiazepinreceptorn bensodiazepinliganden bensodiazepinreceptorn i en konformation där den har en större affinitet för GABA -neurotransmittorn . Detta ökar frekvensen av öppnandet av den associerade kloridjonkanalen och hyperpolariserar membranet hos den associerade neuronen. Den hämmande effekten av tillgänglig GABA förstärks, vilket leder till lugnande och anxiolytiska effekter. Till exempel är de ligander med hög aktivitet vid ai associerade med starkare hypnotiska effekter, medan de med högre affinitet för GABAA- receptorer som innehåller a2- och /eller a3- subenheter har god anti-ångestaktivitet.
GABAA- receptorer deltar i regleringen av synaptisk beskärning genom att föranleda uppslukning av mikroglial ryggrad. Bensodiazepiner har visat sig uppreglera mikroglial ryggradsuppslukning och föranleda övernitisk utrotning av synaptiska kopplingar, möjligen genom GABAA- receptorer . Denna mekanism kan hjälpa till att förklara den ökade risken för demens i samband med långvarig bensodiazepinbehandling.
Bensodiazepinklassen av läkemedel interagerar också med perifera bensodiazepinreceptorer . Perifera bensodiazepinreceptorer finns i vävnader i det perifera nervsystemet , gliaceller och i mindre utsträckning i det centrala nervsystemet. Dessa perifera receptorer är inte strukturellt besläktade eller kopplade till GABAA- receptorer . De modulerar immunförsvaret och är involverade i kroppens svar på skada. Bensodiazepiner fungerar också som svaga adenosinåterupptagshämmare . Det har föreslagits att vissa av deras antikonvulsiva, ångestdämpande och muskelavslappnande effekter delvis kan förmedlas av denna verkan. Bensodiazepiner har bindningsställen i periferin, men deras effekter på muskeltonus medieras inte genom dessa perifera receptorer. De perifera bindningsställena för bensodiazepiner finns i immunceller och mag-tarmkanalen.
Farmakokinetik
| Bensodiazepin |
Halveringstid ( intervall , timmar) |
Starthastighet |
|---|---|---|
| Alprazolam | 6–15 | Mellanliggande |
| Flunitrazepam | 18 -26 | Snabb |
| Klordiazepoxid | 10 –30 | Mellanliggande |
| Klonazepam | 19 –60 | Långsam |
| Diazepam | 20 –80 | Snabb |
| Lorazepam | 10 –20 | Mellanliggande |
| Midazolam | 1,5 -2,5 | Snabb |
| Oxazepam | 5 –10 | Långsam |
| Prazepam | 50 –200 | Långsam |
Ett bensodiazepin kan placeras i en av tre grupper efter dess eliminationshalveringstid, eller den tid det tar för kroppen att eliminera hälften av dosen. Vissa bensodiazepiner har långtidsverkande aktiva metaboliter , såsom diazepam och klordiazepoxid, som metaboliseras till desmetyldiazepam . Desmetyldiazepam har en halveringstid på 36–200 timmar och flurazepam, med den huvudsakliga aktiva metaboliten av desalkylflurazepam, med en halveringstid på 40–250 timmar. Dessa långtidsverkande metaboliter är partiella agonister .
- Kortverkande substanser har en medianhalveringstid på 1–12 timmar. De har få kvarvarande effekter om de tas före sänggåendet, rebound-sömnlöshet kan uppstå vid utsättning, och de kan orsaka abstinenssymtom dagtid, såsom ångest för rebound nästa dag vid långvarig användning. Exempel är brotizolam , midazolam och triazolam .
- Medelverkande föreningar har en medianhalveringstid på 12–40 timmar. De kan ha vissa kvarvarande effekter under första halvan av dagen om de används som ett hypnotikum . Rebound-sömnlöshet är dock vanligare vid utsättning av medeltidsverkande bensodiazepiner än längre verkande bensodiazepiner. Exempel är alprazolam , estazolam , flunitrazepam , klonazepam , lormetazepam , lorazepam , nitrazepam och temazepam .
- Långverkande föreningar har en halveringstid på 40–250 timmar. De har en risk för ackumulering hos äldre och hos personer med gravt nedsatt leverfunktion, men de har en minskad svårighetsgrad av rebound-effekter och abstinens . Exempel är diazepam , klorazepat , klordiazepoxid och flurazepam .
Kemi

effekter - receptorn hos människor produceras huvudsakligen av allosterisk modifiering av en specifik typ av neurotransmittorreceptor , GABAA , vilket ökar den totala konduktansen av dessa hämmande kanaler; detta resulterar i de olika terapeutiska effekterna såväl som negativa effekter av bensodiazepiner. Andra mindre viktiga verkningssätt är också kända.
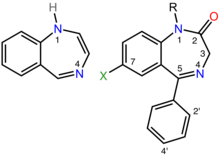
Termen bensodiazepin är det kemiska namnet för det heterocykliska ringsystemet (se figuren till höger), som är en fusion mellan bensen- och diazepinringsystemen . Enligt Hantzsch-Widman-nomenklaturen är en diazepin en heterocykel med två kväveatomer , fem kolatomer och maximalt möjliga antal kumulativa dubbelbindningar . Prefixet "benso" indikerar bensenringen smält på diazepinringen.
Bensodiazepinläkemedel ersätts med 1,4-bensodiazepiner, även om den kemiska termen kan hänvisa till många andra föreningar som inte har användbara farmakologiska egenskaper. Olika bensodiazepinläkemedel har olika sidogrupper knutna till denna centrala struktur. De olika sidogrupperna påverkar bindningen av molekylen till GABAA- receptorn och modulerar på så sätt de farmakologiska egenskaperna. Många av de farmakologiskt aktiva "klassiska" bensodiazepinläkemedlen innehåller substrukturen 5-fenyl-1H- benso [ e ][1,4]diazepin-2(3H)-on ( se figuren till höger). Bensodiazepiner har visat sig efterlikna proteinomvända vändningar strukturellt, vilket möjliggör för dem med sin biologiska aktivitet i många fall.
Icke-bensodiazepiner binder också till bensodiazepinbindningsstället på GABAA- receptorn och har liknande farmakologiska egenskaper. Medan icke-bensodiazepinerna per definition är strukturellt obesläktade med bensodiazepinerna, har båda klasserna av läkemedel en gemensam farmakofor (se figuren längst ner till höger), vilket förklarar deras bindning till ett gemensamt receptorställe.
Typer
- 2-ketoföreningar:
- klorazepat
- 3-hydroxiföreningar:
- lorazepam flunitrazepam flunitrazepam lormetazepam , oxazepam , temazepam 7
- , , , , nimetazepam , triazol, nimetazepam
- adpraazol , klonazepam - , triazol estazolam , triazolam
- nitroföreningar:
- Imidazoföreningar:
- 1,5-bensodiazepiner:
Historia
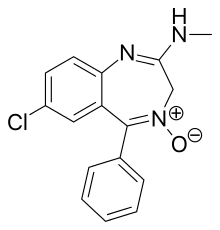
Det första bensodiazepinet, klordiazepoxid ( Librium ), syntetiserades 1955 av Leo Sternbach medan han arbetade på Hoffmann-La Roche med utvecklingen av lugnande medel. De farmakologiska egenskaperna hos de först framställda föreningarna var en besvikelse, och Sternbach övergav projektet. Två år senare, i april 1957, märkte kollegan Earl Reeder en "snyggt kristallin" förening som blev över från det avbrutna projektet under vårstädningen i labbet. Denna förening, senare kallad klordiazepoxid, hade inte testats 1955 på grund av Sternbachs fokus på andra frågor. Forskarna förväntade sig att farmakologiska resultat skulle vara negativa och i hopp om att publicera de kemirelaterade fynden, och lämnade in det för ett standardbatteri av djurförsök. Sammansättningen visade mycket starka lugnande , antikonvulsiva och muskelavslappnande effekter. Dessa imponerande kliniska fynd ledde till att den snabbt introducerades över hela världen 1960 under varumärket Librium . Efter klordiazepoxid, diazepam av Hoffmann-La Roche under varumärket Valium 1963, och ett tag var de två de mest kommersiellt framgångsrika läkemedlen. Introduktionen av bensodiazepiner ledde till en minskning av förskrivningen av barbiturater , och på 1970-talet hade de till stor del ersatt de äldre drogerna för lugnande och hypnotisk användning.
Den nya gruppen läkemedel möttes till en början med optimism av läkarkåren, men så småningom uppstod oro; i synnerhet blev risken för beroende uppenbar på 1980-talet. Bensodiazepiner har en unik historia genom att de var ansvariga för den största grupptalan någonsin mot läkemedelstillverkare i Storbritannien, som involverade 14 000 patienter och 1 800 advokatbyråer som påstod att tillverkarna kände till beroendepotentialen men avsiktligt undanhöll denna information från läkare . Samtidigt stämdes 117 allmänläkare och 50 hälsomyndigheter av patienter för att få ut skadestånd för de skadliga effekterna av beroende och abstinens . Detta ledde till att vissa läkare krävde ett undertecknat samtyckesformulär från sina patienter och att de rekommenderade att alla patienter varnas tillräckligt för riskerna med beroende och abstinens innan behandling med bensodiazepiner påbörjas. Rättsfallet mot läkemedelstillverkarna nådde aldrig någon dom; rättshjälpen hade dragits in och det förekom påståenden om att de konsulterande psykiatrikerna, de sakkunniga, hade en intressekonflikt. Rättsfallet föll igenom, till en kostnad av 30 miljoner pund, och ledde till mer försiktig finansiering genom rättshjälp för framtida mål. Detta gjorde framtida grupptalan mindre sannolikt att lyckas, på grund av de höga kostnaderna för att finansiera ett mindre antal ärenden och ökade avgifter för att förlora målet för varje inblandad person.
Även om antidepressiva medel med ångestdämpande egenskaper har introducerats, och det finns en ökande medvetenhet om de negativa effekterna av bensodiazepiner, har recepten för kortvarig ångestlindring inte minskat nämnvärt. För behandling av sömnlöshet är bensodiazepiner nu mindre populära än icke-bensodiazepiner , som inkluderar zolpidem , zaleplon och eszopiklon . Icke-bensodiazepiner är molekylärt distinkta, men ändå verkar de på samma bensodiazepinreceptorer och ger liknande lugnande effekter.
Bensodiazepiner har upptäckts i växtprover och hjärnprover från djur som inte exponerats för syntetiska källor, inklusive en mänsklig hjärna från 1940-talet. Det är dock oklart om dessa föreningar biosyntetiseras av mikrober eller av växter och djur själva. En mikrobiell biosyntesväg har föreslagits.
Samhälle och kultur
Rättslig status
I USA är bensodiazepiner schema IV-läkemedel enligt Federal Controlled Substances Act , även när de inte finns på marknaden (till exempel nitrazepam och bromazepam ). Flunitrazepam är föremål för strängare regler i vissa stater och temazepamrecept kräver speciellt kodade bindor i vissa stater.
I Kanada är innehav av bensodiazepiner lagligt för personligt bruk. Alla bensodiazepiner är kategoriserade som schema IV- ämnen enligt lagen om kontrollerade droger och ämnen .
I Storbritannien är bensodiazepinerna klass C-kontrollerade droger, med maxstraffet 7 års fängelse, obegränsade böter eller båda för innehav och ett maxstraff på 14 års fängelse, obegränsade böter eller bådadera för att leverera bensodiazepiner till andra.
I Nederländerna, sedan oktober 1993, är bensodiazepiner, inklusive formuleringar som innehåller mindre än 20 mg temazepam, alla placerade på lista 2 i opiumlagen . För innehav av alla bensodiazepiner krävs ett recept. Temazepamformuleringar som innehåller 20 mg eller mer av läkemedlet placeras på lista 1, vilket kräver att läkare skriver ut recept i lista 1-format.
I Östasien och Sydostasien är temazepam och nimetazepam ofta hårt kontrollerade och begränsade. I vissa länder triazolam , flunitrazepam , flutoprazepam och midazolam också begränsade eller kontrollerade i vissa grader. I Hong Kong regleras alla bensodiazepiner under schema 1 i Hongkongs kapitel 134 Dangerous Drugs Ordinance . Tidigare klassades endast brotizolam , flunitrazepam och triazolam som farliga droger.
Internationellt kategoriseras bensodiazepiner som Schedule IV- kontrollerade läkemedel, förutom flunitrazepam, som är ett Schedule III- läkemedel enligt konventionen om psykotropa substanser .
Fritidsanvändning

Bensodiazepiner anses vara stora beroendeframkallande ämnen. Icke-medicinsk bensodiazepinanvändning är mestadels begränsad till individer som använder andra substanser, dvs personer som använder polysubstans. På den internationella scenen kategoriseras bensodiazepiner som schema IV- kontrollerade läkemedel av INCB , förutom flunitrazepam , som är ett schema III -läkemedel enligt konventionen om psykotropa ämnen . Viss variation i läkemedelsschemat finns i enskilda länder; till exempel i Storbritannien är midazolam och temazepam schema III-kontrollerade läkemedel .
Brittisk lag kräver att temazepam (men inte midazolam) förvaras i säkert förvar. Säker vårdnadskrav säkerställer att apotekare och läkare som har lager av temazepam måste förvara det i säkert fastsatta dubbellåsta säkerhetsskåp av stål och föra ett skriftligt register, som måste bindas och innehålla separata poster för temazepam och måste skrivas med bläck utan användning av korrigeringsvätska (även om ett skriftligt register inte krävs för temazepam i Storbritannien). Omhändertagande av utgångna lager måste bevittnas av en utsedd inspektör (antingen en lokal narkotikabekämpande polis eller tjänsteman från hälsomyndigheten). Bensodiazepinanvändning sträcker sig från enstaka hetsätningar på stora doser, till kronisk och tvångsmässig droganvändning av höga doser.
Bensodiazepiner används ofta för rekreation av blandmissbrukare. Dödligheten är högre bland blandmissbrukare som också använder bensodiazepiner. Stort alkoholbruk ökar också dödligheten bland blandmissbrukare. Beroende och tolerans, ofta i kombination med dosökning, för bensodiazepiner kan utvecklas snabbt bland missbrukare; abstinenssyndrom kan uppträda efter så lite som tre veckors kontinuerlig användning. Långvarig användning har potential att orsaka både fysiskt och psykiskt beroende och allvarliga abstinenssymptom som depression, ångest (ofta till panikattacker ) och agorafobi . Bensodiazepiner och i synnerhet temazepam används ibland intravenöst, vilket, om det görs felaktigt eller på ett osterilt sätt, kan leda till medicinska komplikationer inklusive abscesser , cellulit , tromboflebit , arteriell punktering, djup ventrombos och gangren . Att dela sprutor och nålar för detta ändamål ger också upp möjligheten att överföra hepatit , HIV och andra sjukdomar. Bensodiazepiner missbrukas också intranasalt , vilket kan få ytterligare hälsokonsekvenser. När bensodiazepinberoende väl har fastställts konverterar en läkare vanligtvis patienten till en ekvivalent dos diazepam innan ett gradvis reduktionsprogram påbörjas.
En 1999–2005 australiensisk polisundersökning av fångar rapporterade preliminära resultat att självrapporterade användare av bensodiazepiner var mindre benägna än icke-användare att arbeta heltid och mer benägna att få statliga förmåner, använda metamfetamin eller heroin och bli arresterade eller fängslade. . Bensodiazepiner används ibland i kriminella syften; de tjänar till att göra ett offer ur funktion i fall av narkotikaassisterad våldtäkt eller rån.
Sammantaget tyder anekdotiska bevis på att temazepam kan vara det mest psykologiskt vanebildande (beroendeframkallande) bensodiazepinet. Icke-medicinsk temazepamanvändning nådde epidemiska proportioner i vissa delar av världen, särskilt i Europa och Australien, och är ett stort beroendeframkallande ämne i många sydostasiatiska länder. Detta ledde till att myndigheter i olika länder satte temazepam under en mer restriktiv rättslig status. Vissa länder, som Sverige, förbjöd drogen direkt. Temazepam har också vissa farmakokinetiska egenskaper vad gäller absorption, distribution, eliminering och clearance som gör det mer lämpat för icke-medicinsk användning jämfört med många andra bensodiazepiner.
Veterinär användning
Bensodiazepiner används inom veterinärmedicin vid behandling av olika störningar och tillstånd. Liksom hos människor används de i förstahandsbehandlingen av anfall , status epilepticus och stelkramp , och som underhållsterapi vid epilepsi (särskilt hos katter). De används ofta i små och stora djur (inklusive hästar, svin, nötkreatur och exotiska och vilda djur) för deras ångestdämpande och lugnande effekter, som förmedicinering före operation, för induktion av anestesi och som komplement till anestesi .
externa länkar
- National Institute on Drug Abuse : " NIDA för tonåringar: receptbelagda depressiva läkemedel ".
- Ashton CH (2002). Bensodiazepiner: hur de fungerar och hur man drar sig tillbaka (aka The Ashton Manual) . Ashtonmanualen . Hämtad 2009-06-09 .
- Ashton CH (2007). "Bensodiazepinekvivalenstabell" . Hämtad 2009-06-09 .
- Fruchtengarten L (april 1998). Ruse M (red.). "Bensodiazepiner" . Giftinformationsmonografi (gruppmonografi) G008 . IPCS INCHEM . Hämtad 2009-06-09 .
- Longo LP, Johnson B (april 2000). "Beroende: Del I. Bensodiazepiner – biverkningar, missbruksrisk och alternativ" . Amerikansk familjeläkare . 61 (7): 2121–2128. PMID 10779253 . Arkiverad från originalet 2008-05-12 . Hämtad 2008-05-25 .
- "Den kompletta historien om bensodiazepinerna" . Eaton T. Fores Research Center. 2005. Arkiverad från originalet den 5 juni 2009 . Hämtad 2009-06-09 .
- "Bensodiazepiner" . Drugs.com.
- Bensodiazepiner – information från välgörenhet för mental hälsa The Royal College of Psychiatrists
- "Bensodiazepiner" . RxList .
- "benzodiazepines-oral" på medicinenet.com