Elektrokardiografi
| Elektrokardiografi | |
|---|---|
 EKG av ett hjärta i normal sinusrytm
| |
| ICD-10-PCS | R94,31 |
| ICD-9-CM | 89,52 |
| MeSH | |
| MedlinePlus | |

Elektrokardiografi är processen att producera ett elektrokardiogram ( EKG eller EKG ), en registrering av hjärtats elektriska aktivitet genom upprepade hjärtcykler . Det är ett elektrogram av hjärtat som är en graf över spänningen mot tiden för hjärtats elektriska aktivitet med hjälp av elektroder placerade på huden. Dessa elektroder upptäcker de små elektriska förändringarna som är en konsekvens av hjärtmuskeldepolarisering följt av repolarisering under varje hjärtcykel (hjärtslag) . Förändringar i det normala EKG-mönstret förekommer vid många hjärtavvikelser, inklusive hjärtrytmrubbningar (som förmaksflimmer och ventrikulär takykardi ), otillräckligt blodflöde i kransartären (som myokardischemi och hjärtinfarkt ) och elektrolytstörningar som hypokalytrubbningar och hyperkami . ).
Traditionellt betyder "EKG" vanligtvis ett 12-avlednings-EKG som tas liggandes som diskuteras nedan. Däremot kan andra enheter registrera hjärtats elektriska aktivitet såsom en Holter-monitor, men även vissa modeller av smartwatch kan registrera ett EKG. EKG-signaler kan spelas in i andra sammanhang med andra enheter.
I ett konventionellt 12-avlednings-EKG placeras tio elektroder på patientens lemmar och på ytan av bröstkorgen. Den totala storleken på hjärtats elektriska potential mäts sedan från tolv olika vinklar ("avledningar") och registreras över en tidsperiod (vanligtvis tio sekunder). På detta sätt fångas den övergripande storleken och riktningen av hjärtats elektriska depolarisering vid varje ögonblick under hela hjärtcykeln .
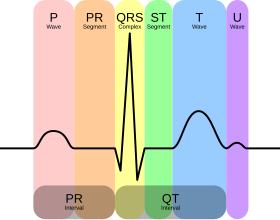
Det finns tre huvudkomponenter till ett EKG: P-vågen , som representerar depolarisering av förmaken; QRS -komplexet , som representerar depolarisering av ventriklarna; och T-vågen , som representerar repolarisering av ventriklarna.
Under varje hjärtslag har ett friskt hjärta en ordnad progression av depolarisering som börjar med pacemakerceller i sinoatrialknutan , sprider sig genom förmaket och passerar genom den atrioventrikulära noden ner i bunten av His och in i Purkinje-fibrerna , sprids ner och till vänster i hela ventriklarna . Detta ordnade mönster av depolarisering ger upphov till den karakteristiska EKG-spårningen. Till den utbildade läkaren förmedlar ett EKG en stor mängd information om hjärtats struktur och funktionen hos dess elektriska ledningssystem. Ett EKG kan bland annat användas för att mäta hjärtslagshastigheten och rytmen, storleken och placeringen av hjärtkamrarna, förekomsten av eventuella skador på hjärtats muskelceller eller ledningssystem, effekterna av hjärtläkemedel och funktionen. av implanterade pacemakers .
Medicinsk användning

Det övergripande målet med att utföra ett EKG är att få information om hjärtats elektriska funktion. Medicinsk användning av denna information är varierande och behöver ofta kombineras med kunskap om hjärtats struktur och fysiska undersökningstecken för att tolkas. Några indikationer för att utföra ett EKG inkluderar följande:
- Bröstsmärta eller misstänkt hjärtinfarkt (hjärtinfarkt), såsom ST-förhöjd hjärtinfarkt (STEMI) eller icke-ST-förhöjd hjärtinfarkt (NSTEMI)
- Symtom som andnöd , blåsljud , svimning , kramper , roliga vändningar eller arytmier inklusive nystartade hjärtklappning eller övervakning av kända hjärtrytmrubbningar
- Läkemedelsövervakning (t.ex. läkemedelsinducerad QT-förlängning , digoxintoxicitet ) och hantering av överdosering (t.ex. tricyklisk överdos )
- Elektrolytavvikelser , såsom hyperkalemi
- Perioperativ övervakning där någon form av anestesi är inblandad (t.ex. övervakad anestesivård , generell anestesi ). Detta inkluderar preoperativ bedömning och intraoperativ och postoperativ övervakning.
- Hjärtstresstest
- Datortomografi angiografi (CTA) och magnetisk resonansangiografi (MRA) av hjärtat (EKG används för att "gate" skanningen så att hjärtats anatomiska position är stabil)
- Klinisk hjärtelektrofysiologi , där en kateter förs in genom lårbensvenen och kan ha flera elektroder längs sin längd för att registrera riktningen för elektrisk aktivitet inifrån hjärtat.
EKG kan registreras som korta intermittenta kurvor eller kontinuerlig EKG-övervakning. Kontinuerlig övervakning används för kritiskt sjuka patienter, patienter som genomgår generell anestesi och patienter som har en sällan förekommande hjärtarytmi som inte skulle ses på ett konventionellt tiosekunders EKG. Kontinuerlig övervakning kan utföras med hjälp av Holter-monitorer , interna och externa defibrillatorer och pacemakers och/eller biotelemetri .
Undersökning
För vuxna stödjer inte bevis användningen av EKG bland personer utan symtom eller med låg risk för hjärt-kärlsjukdom som ett förebyggande arbete. Detta beror på att ett EKG felaktigt kan indikera förekomsten av ett problem, vilket leder till felaktig diagnos , rekommendation av invasiva procedurer och överbehandling . Personer som är anställda i vissa kritiska yrken, såsom flygpiloter, kan dock behöva ha ett EKG som en del av sina rutinmässiga hälsoutvärderingar. hypertrofisk kardiomyopati kan också övervägas hos ungdomar som en del av en fysisk idrott av oro för plötslig hjärtdöd .
Elektrokardiografmaskiner
Elektrokardiogram registreras av maskiner som består av en uppsättning elektroder anslutna till en central enhet. Tidiga EKG-maskiner konstruerades med analog elektronik , där signalen drev en motor för att skriva ut signalen på papper. Idag använder elektrokardiografer analog-till-digital-omvandlare för att omvandla hjärtats elektriska aktivitet till en digital signal . Många EKG-maskiner är nu bärbara och inkluderar vanligtvis en skärm, tangentbord och skrivare på en liten vagn med hjul. De senaste framstegen inom elektrokardiografi inkluderar utveckling av ännu mindre enheter för inkludering i träningsspårare och smarta klockor . Dessa mindre enheter förlitar sig ofta på endast två elektroder för att leverera en enda avledning I. Bärbara enheter med tolv avledningar som drivs av batterier finns också tillgängliga.
Att spela in ett EKG är en säker och smärtfri procedur. Maskinerna drivs av nätström men de är designade med flera säkerhetsfunktioner inklusive en jordad (jord) ledning. Andra funktioner inkluderar:
- Defibrilleringsskydd : alla EKG som används inom sjukvården kan fästas på en person som behöver defibrillering och EKG:t måste skydda sig från denna energikälla.
- Elektrostatisk urladdning liknar defibrilleringsurladdning och kräver spänningsskydd upp till 18 000 volt.
- Dessutom kan kretsar som kallas högerbensdrivrutinen användas för att reducera common-mode-störningar (vanligtvis 50 eller 60 Hz nätström).
- EKG-spänningar som mäts över kroppen är mycket små. Denna lågspänning kräver en lågbruskrets , instrumenteringsförstärkare och elektromagnetisk skärmning .
- Samtidiga avledningsinspelningar: tidigare konstruktioner registrerade varje avledning sekventiellt, men nuvarande modeller registrerar flera avledningar samtidigt.
De flesta moderna EKG-maskiner inkluderar automatiska tolkningsalgoritmer . Denna analys beräknar funktioner som PR-intervall , QT-intervall , korrigerat QT (QTc)-intervall , PR-axel, QRS-axel, rytm och mer. Resultaten från dessa automatiserade algoritmer anses vara "preliminära" tills de har verifierats och/eller modifierats av experttolkning. Trots de senaste framstegen förblir datorfeltolkning ett betydande problem och kan resultera i klinisk misskötsel.
Hjärtmonitorer
Förutom den vanliga elektrokardiografmaskinen finns det andra enheter som kan registrera EKG-signaler. Bärbara enheter har funnits sedan Holter-monitorn tillverkades 1962. Traditionellt har dessa monitorer använt elektroder med plåster på huden för att spela in EKG, men nya enheter kan fästa på bröstet som ett enda plåster utan behov av sladdar, utvecklat av Zio (Zio XT), TZ Medical (Trident), Philips (BioTel) och BardyDx (CAM) bland många andra. Implanterbara enheter som den konstgjorda pacemakern och den implanterbara cardioverter-defibrillatorn kan mäta en "fjärrfältssignal" mellan ledningarna i hjärtat och det implanterade batteriet/generatorn som liknar en EKG-signal (tekniskt sett är signalen som registreras i hjärtat kallas ett elektrogram , som tolkas olika). Utvecklingen av Holter-monitorn blev den implanterbara loop-inspelaren som utför samma funktion men i en implanterbar enhet med batterier som håller i storleksordningen år.
Dessutom finns det tillgängliga olika Arduino- kit med EKG-sensormoduler och smartwatch -enheter som också kan spela in en EKG-signal, till exempel med 4:e generationens Apple Watch , Samsung Galaxy Watch 4 och nyare enheter.
Elektroder och ledningar
Elektroder är de faktiska ledande kuddarna som är fästa på kroppsytan. Vilket elektrodpar som helst kan mäta den elektriska potentialskillnaden mellan de två motsvarande fästpunkterna. Ett sådant par bildar en ledning . Emellertid kan "avledningar" också bildas mellan en fysisk elektrod och en virtuell elektrod, känd som Wilsons centrala terminal ( WCT ), vars potential definieras som medelpotentialen mätt av tre extremitetselektroder som är fästa på den högra armen, den vänstra arm respektive vänster fot.
Vanligtvis används 10 elektroder anslutna till kroppen för att bilda 12 EKG-avledningar, där varje avledning mäter en specifik elektrisk potentialskillnad (som listas i tabellen nedan).
Avledningar är uppdelade i tre typer: lem; förstärkt lem; och prekordial eller bröst. 12-avlednings-EKG:et har totalt tre lemavledningar och tre förstärkta lemavledningar arrangerade som ekrar på ett hjul i koronalplanet (vertikalt), och sex prekordiala avledningar eller bröstavledningar som ligger på det vinkelräta tvärplanet (horisontellt).
används termen elektroder också ibland för att hänvisa till själva elektroderna, även om detta är tekniskt felaktigt.
De 10 elektroderna i ett 12-avlednings-EKG listas nedan.
| Elektrodens namn | Elektrodplacering |
|---|---|
| RA | På höger arm, undvik tjocka muskler . |
| LA | På samma plats där RA placerades, men på vänster arm. |
| RL | På höger ben, nedre änden av den inre delen av vadmuskeln . (Undvik beniga prominenser) |
| LL | På samma plats där RL placerades, men på vänster ben. |
| V 1 | I det fjärde interkostala utrymmet (mellan revben 4 och 5) precis till höger om bröstbenet (bröstbenet) |
| V 2 | I det fjärde interkostala utrymmet (mellan revbenen 4 och 5) precis till vänster om bröstbenet. |
| V 3 | Mellan ledningarna V 2 och V 4 . |
| V 4 | I det femte interkostala utrymmet (mellan revbenen 5 och 6) i mittklavikulära linjen . |
| V 5 | Horisontellt även med V 4 , i den vänstra främre axillärlinjen . |
| V 6 | Horisontellt jämnt med V 4 och V 5 i mittaxellinjen . |
Två typer av elektroder som ofta används är en platt papperstunn klistermärke och en självhäftande cirkulär kudde. De förra används vanligtvis i en enda EKG-inspelning medan de senare är för kontinuerliga inspelningar eftersom de sitter kvar längre. Varje elektrod består av en elektriskt ledande elektrolytgel och en silver/silverkloridledare . Gelen innehåller vanligtvis kaliumklorid – ibland även silverklorid – för att möjliggöra elektronledning från huden till tråden och till elektrokardiogrammet.
Den vanliga virtuella elektroden, känd som Wilsons centrala terminal (V W ), produceras genom att medelvärdesmätningarna från elektroderna RA, LA och LL ger en medelpotential för kroppen:
I ett 12-avlednings-EKG antas alla avledningar utom extremitetsavledningarna vara unipolära (aVR, aVL, aVF, V 1 , V 2 , V 3 , V 4 , V 5 och V 6 ). Mätningen av en spänning kräver två kontakter, så elektriskt mäts de unipolära ledningarna från den gemensamma ledningen (negativ) och den unipolära ledningen (positiv). Detta medelvärde för den vanliga ledningen och det abstrakta unipolära ledningskonceptet ger en mer utmanande förståelse och kompliceras av slarvig användning av "bly" och "elektrod". I själva verket, istället för att vara en konstant referens, har V W ett värde som fluktuerar genom hela hjärtcykeln. Det representerar inte heller verkligen hjärtats potential på grund av de kroppsdelar som signalerna färdas genom.
Lem leder
Ledningar I, II och III kallas lemledarna . Elektroderna som bildar dessa signaler är placerade på armar och ben – en på varje arm och en på vänster ben. Ledledarna bildar punkterna i vad som kallas Einthovens triangel .
- Avledning I är spänningen mellan den (positiva) vänsterarmselektroden (LA) och högerarmselektroden (RA):
- Avledning II är spänningen mellan den (positiva)
- ben (LL) elektrod och höger arm (RA) elektrod:
- Avledning III är spänningen mellan den (positiva) vänstra bens (LL) elektroden
- vänster arm (LA) elektrod:
Förstärkta lemledningar
Avledningar aVR, aVL och aVF är de förstärkta lemledarna . De är härledda från samma tre elektroder som ledarna I, II och III, men de använder Goldbergers centrala terminal som sin negativa pol. Goldbergers centrala terminal är en kombination av ingångar från två lemelektroder, med en annan kombination för varje förstärkt elektrod. Den kallas omedelbart nedan som "den negativa polen".
- Lead augmented vector right och vänster benelektrod:
- (aVR) har den positiva elektroden på höger arm. Den negativa polen är en kombination av vänster
- Ledningsförstärkt vektor vänster (aVL) har den positiva elektroden på vänster arm . Den negativa polen är en kombination av högerarmselektroden och vänster benelektrod:
- vektorfot ( aVF) har den positiva elektroden på vänster ben . Den negativa polen är en kombination av högerarmselektroden och vänsterarmselektroden:
Tillsammans med ledarna I, II och III utgör förstärkta lemledar aVR, aVL och aVF grunden för det hexaxiella referenssystemet, som används för att beräkna hjärtats elektriska axel i frontalplanet.
Äldre versioner av noderna (VR, VL, VF) använder Wilsons centrala terminal som minuspol, men amplituden är för liten för de tjocka linjerna i gamla EKG-maskiner. Goldberger-terminalerna skalar upp (förstärker) Wilson-resultaten med 50 %, till priset av att offra fysisk korrekthet genom att inte ha samma negativa pol för alla tre.
Precordial leads
De prekordiala ledningarna ligger i det tvärgående (horisontella) planet, vinkelrätt mot de andra sex ledningarna. De sex prekordiala elektroderna fungerar som de positiva polerna för de sex motsvarande prekordiala ledningarna: (V1 , V2 , V3 , V4 , V5 och V6 ) . Wilsons centrala terminal används som minuspol. Nyligen har unipolära prekordiala ledningar använts för att skapa bipolära prekordiala ledningar som utforskar höger till vänster axel i horisontalplanet.
Specialiserade leads
Ytterligare elektroder kan sällan placeras för att generera andra elektroder för specifika diagnostiska ändamål. Högersidiga prekordiala ledningar kan användas för att bättre studera patologin i höger kammare eller för dextrokardi (och betecknas med ett R (t.ex. V 5R ). Bakre ledningar (V 7 till V 9 ) kan användas för att visa närvaron av en bakre hjärtinfarkt.Lewis -avledning eller S5-avledning (kräver en elektrod vid den högra sternala gränsen i det andra interkostala utrymmet) kan användas för att bättre detektera förmaksaktivitet i förhållande till ventriklarnas.
En esofogeal ledning kan föras in i en del av matstrupen där avståndet till den bakre väggen i vänster förmak endast är cirka 5–6 mm (förblir konstant hos personer med olika ålder och vikt). En esofagusledning används för en mer exakt differentiering mellan vissa hjärtarytmier, särskilt förmaksfladder , AV-nodal reentrant takykardi och ortodromic atrioventricular reentrant takykardi . Det kan också utvärdera risken hos personer med Wolff-Parkinson-Whites syndrom , samt avsluta supraventrikulär takykardi orsakad av återinträde .
Ett intrakardiellt elektrogram (ICEG) är i huvudsak ett EKG med några extra intrakardiella avledningar (det vill säga inuti hjärtat). Standard-EKG-avledningarna (externa avledningar) är I, II, III, aVL, V 1 och V 6 . Två till fyra intrakardiella ledningar läggs till via hjärtkateterisering. Ordet "elektrogram" (EGM) utan ytterligare specifikation betyder vanligtvis ett intrakardialt elektrogram.
Avledningsplatser på en EKG-rapport
En standard 12-avlednings EKG-rapport (en elektrokardiograf) visar en 2,5 sekunder lång spårning av var och en av de tolv avledningarna. Spårningarna är oftast arrangerade i ett rutnät med fyra kolumner och tre rader. Den första kolumnen är lemledarna (I, II och III), den andra kolumnen är de förstärkta lemledarna (aVR, aVL och aVF), och de två sista kolumnerna är de prekordiala ledningarna (V 1 till V 6 ) . Dessutom kan en rytmremsa inkluderas som en fjärde eller femte rad.
Timingen över sidan är kontinuerlig och noterar spårning av de 12 avledningarna för samma tidsperiod. Med andra ord, om resultatet spårades av nålar på papper, skulle varje rad byta vilken som leder när papperet dras under nålen. Till exempel skulle den översta raden först spåra avledning I, sedan byta till avledning aVR, sedan byta till V 1 och sedan byta till V 4 , och så ingen av dessa fyra spårning av avledningarna är från samma tidsperiod som de är spåras i sekvens genom tiden.
Kontinuitet av ledningar
Var och en av de 12 EKG-avledningarna registrerar hjärtats elektriska aktivitet från en annan vinkel och är därför i linje med olika anatomiska områden i hjärtat. Två ledningar som tittar på närliggande anatomiska områden sägs vara sammanhängande .
| Kategori | Leder | Aktivitet |
|---|---|---|
| Underlägsna leder | Avledningar II, III och aVF | Titta på elektrisk aktivitet från utsiktspunkten för den nedre ytan ( diafragmatisk yta av hjärtat ) |
| Sidoledningar | I, aVL, V 5 och V 6 | Titta på den elektriska aktiviteten från utsiktspunkten för sidoväggen i vänster kammare |
| Septal leder | V 1 och V 2 | Titta på elektrisk aktivitet från utsiktspunkten för hjärtats septalyta ( interventrikulär septum ) |
| Främre ledningar | V 3 och V 4 | Titta på elektrisk aktivitet från utsiktspunkten för den främre väggen i höger och vänster kammare ( hjärtats sternokostala yta ) |
Dessutom anses två prekordiala avledningar bredvid varandra vara sammanhängande. Till exempel, även om V4 är en främre ledning och V5 är en lateral ledning, är de angränsande eftersom de ligger bredvid varandra.
Elektrofysiologi
Studiet av hjärtats ledningssystem kallas hjärtelektrofysiologi (EP). En EP-studie utförs via en högersidig hjärtkateterisering : en tråd med en elektrod i spetsen förs in i de högra hjärtkammaren från en perifer ven, och placeras i olika positioner i nära anslutning till ledningssystemet så att den elektriska aktiviteten av det systemet kan spelas in. Standardkateterpositioner för en EP-studie inkluderar "hög högra förmak" eller hRA nära sinusknutan, en "His" tvärs över trikuspidalklaffens septalvägg för att mäta bunt av His , en "koronarsinus" in i sinus coronary , och en "höger ventrikel" i spetsen av höger ventrikel.
Tolkning
Tolkning av EKG handlar i grunden om att förstå hjärtats elektriska ledningssystem . Normal överledning startar och fortplantar sig i ett förutsägbart mönster, och avvikelse från detta mönster kan vara en normal variation eller vara patologisk . Ett EKG är inte likställt med mekanisk pumpaktivitet i hjärtat, till exempel pulslös elektrisk aktivitet ett EKG som ska pumpa blod men inga pulser känns (och utgör en medicinsk nödsituation och HLR bör utföras). Ventrikelflimmer producerar ett EKG men är för dysfunktionellt för att producera ett livsuppehållande hjärtminutvolym. Vissa rytmer är kända för att ha bra hjärtminutvolym och vissa är kända för att ha dålig hjärtminutvolym. I slutändan är ett ekokardiogram eller annan anatomisk avbildningsmodalitet användbar för att bedöma hjärtats mekaniska funktion.
Som alla medicinska tester är vad som är "normalt" baserat på befolkningsstudier . Pulsintervallet på mellan 60 och 100 slag per minut (bpm) anses vara normalt eftersom data visar att detta är den vanliga vilopulsen.
Teori
Tolkning av EKG är i slutändan mönsterigenkänning. För att förstå mönstren som hittas är det bra att förstå teorin om vad EKG representerar. Teorin är förankrad i elektromagnetik och går ner till följande fyra punkter:
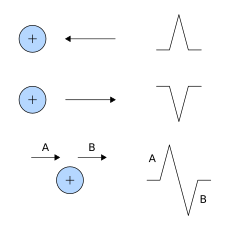
- depolarisering av hjärtat mot den positiva elektroden ger en positiv avböjning
- depolarisering av hjärtat bort från den positiva elektroden ger en negativ avböjning
- ompolarisering av hjärtat mot den positiva elektroden ger en negativ avböjning
- ompolarisering av hjärtat bort från den positiva elektroden ger en positiv avböjning
Således ger den övergripande riktningen för depolarisering och repolarisering positiv eller negativ avböjning på varje elektrods spår. Till exempel skulle depolarisering från höger till vänster ge en positiv avböjning i avledning I eftersom de två vektorerna pekar i samma riktning. Däremot skulle samma depolarisering producera minimal avböjning i V 1 och V 2 eftersom vektorerna är vinkelräta, och detta fenomen kallas isoelektriskt.
Normal rytm producerar fyra enheter – en P-våg, ett QRS-komplex, en T-våg och en U-våg – som var och en har ett ganska unikt mönster.
- P-vågen representerar förmaksdepolarisering.
- QRS-komplexet representerar ventrikulär depolarisering.
- T-vågen representerar ventrikulär repolarisering.
- U-vågen representerar papillär muskelrepolarisering.
Förändringar i hjärtats struktur och dess omgivning (inklusive blodsammansättning) förändrar mönstren för dessa fyra enheter.
U-vågen ses vanligtvis inte och dess frånvaro ignoreras i allmänhet. Atriell repolarisering döljs vanligtvis i det mycket mer framträdande QRS-komplexet och kan normalt inte ses utan ytterligare specialiserade elektroder.
Bakgrundsrutnät
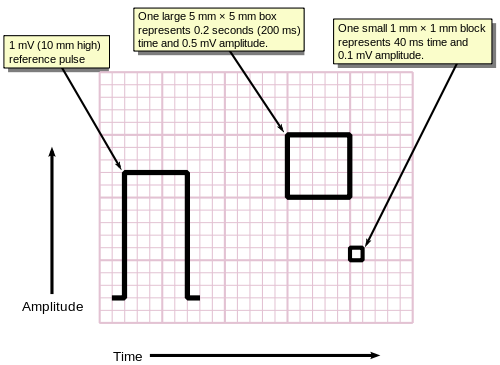
EKG skrivs normalt ut på ett rutnät. Den horisontella axeln representerar tid och den vertikala axeln representerar spänning. Standardvärdena på detta rutnät visas i den intilliggande bilden vid 25 mm/sek:
- En liten ruta är 1 mm × 1 mm och representerar 0,1 mV × 0,04 sekunder.
- En stor låda är 5 mm × 5 mm och representerar 0,5 mV × 0,20 sekunder.
Den "stora" rutan representeras av en tyngre linjevikt än de små rutorna.
Standardutskriftshastigheten i USA är 25 mm per sek (5 stora lådor per sekund), men i andra länder kan den vara 50 mm per sek. Snabbare hastigheter som 100 och 200 mm per sek används under elektrofysiologiska studier.
Alla aspekter av ett EKG är inte beroende av exakta inspelningar eller med en känd skalning av amplitud eller tid. För att till exempel avgöra om spårningen är en sinusrytm krävs endast funktionsigenkänning och matchning, och inte mätning av amplituder eller tider (dvs. skalan på rutnäten är irrelevant). Ett exempel på motsatsen, spänningskraven för vänsterkammarhypertrofi kräver att man känner till rutnätsskalan.
Rate och rytm
I ett normalt hjärta är hjärtfrekvensen den takt med vilken den sinoatriala noden depolariseras eftersom den är källan till hjärtats depolarisering. Hjärtfrekvensen, liksom andra vitala tecken som blodtryck och andningsfrekvens, förändras med åldern. Hos vuxna är en normal hjärtfrekvens mellan 60 och 100 bpm (normokardisk), medan den är högre hos barn. En puls under det normala kallas " bradykardi " (<60 hos vuxna) och över det normala kallas " takykardi " (>100 hos vuxna). En komplikation av detta är när förmaket och kamrarna inte är synkroniserade och "hjärtfrekvensen" måste anges som förmak eller kammare (t.ex. kammarfrekvensen vid kammarflimmer är 300–600 bpm, medan förmaksfrekvensen kan vara normal [ 60–100] eller snabbare [100–150]).
I normala vilohjärtan är hjärtats fysiologiska rytm normal sinusrytm (NSR). Normal sinusrytm producerar det prototypiska mönstret av P-våg, QRS-komplex och T-våg. Generellt anses avvikelse från normal sinusrytm vara en hjärtarytmi . Den första frågan vid tolkning av ett EKG är alltså om det finns en sinusrytm eller inte. Ett kriterium för sinusrytm är att P-vågor och QRS-komplex uppträder 1-till-1, vilket innebär att P-vågen orsakar QRS-komplexet.
När sinusrytmen väl är etablerad, eller inte, är den andra frågan hastigheten. För en sinusrytm är detta antingen hastigheten för P-vågor eller QRS-komplex eftersom de är 1-till-1. Om hastigheten är för hög är det sinustakykardi , och om den är för långsam är det sinusbradykardi .
Om det inte är en sinusrytm är det nödvändigt att bestämma rytmen innan man fortsätter med ytterligare tolkning. Några arytmier med karakteristiska fynd:
- Frånvarande P-vågor med "oregelbundet oregelbundna" QRS-komplex är kännetecknet för förmaksflimmer .
- Ett "sågtandsmönster" med QRS-komplex är kännetecknet för förmaksfladder .
- Ett sinusvågsmönster är kännetecknet för ventrikulärt fladder .
- Frånvarande P-vågor med breda QRS-komplex och snabb hjärtfrekvens är ventrikulär takykardi .
Bestämning av frekvens och rytm är nödvändig för att förstå vidare tolkning.
Axel
Hjärtat har flera axlar, men den absolut vanligaste är QRS-komplexets axel (hänvisningar till "axeln" innebär QRS-axeln). Varje axel kan bestämmas beräkningsmässigt för att resultera i ett tal som representerar grader av avvikelse från noll, eller så kan den kategoriseras i ett fåtal typer.
QRS-axeln är den allmänna riktningen för den ventrikulära depolarisationsvågfronten (eller medelelektrisk vektor) i frontalplanet. Det räcker ofta att klassificera axeln som en av tre typer: normal, vänsteravvikande eller högeravvikande. Populationsdata visar att en normal QRS-axel är från -30° till 105°, där 0° är längs ledning I och positiv är underlägsen och negativ är överlägsen (bäst förstås grafiskt som det hexaxiella referenssystemet ) . Bortom +105° är högeraxelavvikelse och bortom −30° är vänsteraxelavvikelse (den tredje kvadranten på −90° till −180° är mycket sällsynt och är en obestämd axel). En genväg för att avgöra om QRS-axeln är normal är om QRS-komplexet är mestadels positivt i avledning I och avledning II (eller avledning I och aVF om +90° är den övre normalgränsen).
Den normala QRS-axeln är vanligtvis nedåt och till vänster , efter den anatomiska orienteringen av hjärtat i bröstet. En onormal axel antyder en förändring i hjärtats fysiska form och orientering eller en defekt i dess ledningssystem som gör att ventriklarna depolariseras på ett onormalt sätt.
| Klassificering | Vinkel | Anteckningar |
|---|---|---|
| Vanligt | −30° till 105° | Vanligt |
| Vänster axelavvikelse | −30° till −90° | Kan indikera vänsterkammarhypertrofi , vänster främre fascikulära blockering eller en gammal inferior STEMI |
| Höger axelavvikelse | +105° till +180° | Kan indikera högerkammarhypertrofi , vänster bakre fascikulära blockering eller en gammal lateral STEMI |
| Obestämd axel | +180° till −90° | Sällan sett; anses vara ett "elektriskt ingenmansland" |
Omfattningen av en normal axel kan vara +90° eller 105° beroende på källan.
Amplituder och intervall
Alla vågorna på en EKG-spårning och intervallen mellan dem har en förutsägbar tidslängd, ett intervall av acceptabla amplituder (spänningar) och en typisk morfologi. Varje avvikelse från den normala spårningen är potentiellt patologisk och därför av klinisk betydelse.
För att underlätta mätningen av amplituderna och intervallen skrivs ett EKG ut på grafpapper i standardskala: varje 1 mm (en liten ruta på standardpapperet 25 mm/s EKG) representerar 40 millisekunders tid på x-axeln och 0,1 millivolt på y-axeln.
| Funktion | Beskrivning | Patologi | Varaktighet |
|---|---|---|---|
| P våg | P-vågen representerar depolarisering av förmaken. Förmaksdepolarisering sprider sig från SA-noden mot AV-noden och från höger förmak till vänster förmak . | P-vågen är vanligtvis upprätt i de flesta avledningar förutom aVR; en ovanlig P-vågaxel (inverterad i andra avledningar) kan indikera en ektopisk atriell pacemaker . Om P-vågen är av ovanligt lång varaktighet kan den representera förmaksförstoring. Typiskt ger ett stort högra atrium en hög, toppad P-våg medan ett stort vänster atrium ger en tvåpuckel bifid P-våg. | <80 ms |
| PR-intervall | PR-intervallet mäts från början av P-vågen till början av QRS-komplexet. Detta intervall återspeglar den tid det tar för den elektriska impulsen att färdas från sinusnoden genom AV-noden. | Ett PR-intervall kortare än 120 ms tyder på att den elektriska impulsen går förbi AV-noden, som vid Wolf-Parkinson-Whites syndrom . Ett PR-intervall som konsekvent är längre än 200 ms diagnostiserar första gradens atrioventrikulärt block . PR-segmentet (delen av spårningen efter P-vågen och före QRS-komplexet) är vanligtvis helt platt, men kan vara deprimerad vid perikardit . | 120 till 200 ms |
| QRS-komplex | QRS-komplexet representerar den snabba depolariseringen av höger och vänster kammare. Ventriklarna har en stor muskelmassa jämfört med förmaken, så QRS-komplexet har vanligtvis en mycket större amplitud än P-vågen. | Om QRS-komplexet är brett (längre än 120 ms) tyder det på störningar i hjärtats ledningssystem, såsom i LBBB , RBBB , eller ventrikulära rytmer såsom ventrikulär takykardi . Metaboliska problem som svår hyperkalemi eller tricyklisk antidepressiv överdosering kan också vidga QRS-komplexet. Ett ovanligt högt QRS-komplex kan representera vänsterkammarhypertrofi medan ett QRS-komplex med mycket låg amplitud kan representera en perikardiell utgjutning eller infiltrativ myokardsjukdom . | 80 till 100 ms |
| J-punkt | J-punkten är punkten där QRS-komplexet slutar och ST-segmentet börjar. | J-punkten kan vara förhöjd som en normal variant. Uppkomsten av en separat J-våg eller Osborn-våg vid J-punkten är patognomonisk för hypotermi eller hyperkalcemi . | |
| ST-segment | ST-segmentet förbinder QRS-komplexet och T-vågen; det representerar den period då ventriklarna är depolariserade. | Den är vanligtvis isoelektrisk, men kan vara deprimerad eller förhöjd med hjärtinfarkt eller ischemi. ST-depression kan också orsakas av LVH eller digoxin . ST-höjning kan också orsakas av perikardit , Brugada-syndrom , eller kan vara en normal variant (J-punktshöjning). | |
| T våg | T-vågen representerar repolariseringen av ventriklarna. Den är i allmänhet upprätt i alla ledningar utom aVR och ledning V1. | Inverterade T-vågor kan vara ett tecken på myokardischemi, vänsterkammarhypertrofi , högt intrakraniellt tryck eller metabola abnormiteter. Toppade T-vågor kan vara ett tecken på hyperkalemi eller mycket tidig hjärtinfarkt . | 160 ms |
| Korrigerat QT-intervall (QTc) | QT-intervallet mäts från början av QRS-komplexet till slutet av T-vågen. Acceptabla intervall varierar med hjärtfrekvensen, så det måste korrigeras till QTc genom att dividera med kvadratroten av RR-intervallet. | Ett förlängt QTc-intervall är en riskfaktor för ventrikulära takyarytmier och plötslig död. Lång QT kan uppstå som ett genetiskt syndrom eller som en biverkning av vissa mediciner. En ovanligt kort QTc kan ses vid svår hyperkalcemi. | <440 ms |
| Du vinkar | U-vågen antas vara orsakad av repolarisering av det interventrikulära skiljeväggen. Den har normalt en låg amplitud och är ännu oftare helt frånvarande. | En mycket framträdande U-våg kan vara ett tecken på hypokalemi, hyperkalcemi eller hypertyreos. |
Lemkablar och elektrisk ledning genom hjärtat
Animationen som visas till höger illustrerar hur den elektriska ledningsbanan ger upphov till EKG-vågorna i extremitetsledarna. Kom ihåg att en positiv ström (som skapas av depolarisering av hjärtceller) som rör sig mot den positiva elektroden och bort från den negativa elektroden skapar en positiv avböjning på EKG. På samma sätt skapar en positiv ström som går bort från den positiva elektroden och mot den negativa elektroden en negativ avböjning på EKG:t. Den röda pilen representerar den övergripande färdriktningen för depolarisationen. Storleken på den röda pilen är proportionell mot mängden vävnad som depolariseras vid det tillfället. Den röda pilen visas samtidigt på axeln för var och en av de 3 benledningarna. Både riktningen och storleken på den röda pilens projicering på axeln för varje lemled visas med blå pilar. Sedan är de blå pilarnas riktning och storlek det som teoretiskt bestämmer avböjningarna på EKG. Till exempel, när en blå pil på axeln för avledning I rör sig från den negativa elektroden, till höger, mot den positiva elektroden, stiger EKG-linjen och skapar en uppåtgående våg. När den blå pilen på axeln för avledning I rör sig till vänster skapas en nedåtgående våg. Ju större storleken på den blå pilen, desto större avböjning på EKG:t för just den extremitetsavledningen.
Ramar 1–3 visar depolariseringen som genereras i och sprids genom den sinoatriala noden . SA-noden är för liten för att dess depolarisering ska kunna detekteras på de flesta EKG. Ramarna 4–10 visar depolariseringen som färdas genom förmaken, mot den atrioventrikulära noden . Under bildruta 7 går depolariseringen genom den största mängden vävnad i förmaken, vilket skapar den högsta punkten i P-vågen. Bildrutorna 11–12 visar depolariseringen som färdas genom AV-noden. Liksom SA-noden är AV-noden för liten för att depolariseringen av dess vävnad ska kunna detekteras på de flesta EKG. Detta skapar det platta PR-segmentet.
Bildruta 13 skildrar ett intressant fenomen på ett alltför förenklat sätt. Den skildrar depolariseringen när den börjar färdas nerför det interventrikulära skiljeväggen, genom Bundle of His och Bundle-grenar . Efter Bundle of His delas ledningssystemet i den vänstra buntgrenen och den högra buntgrenen. Båda grenarna leder aktionspotentialer vid ca 1 m/s. Intressant är dock att aktionspotentialen börjar röra sig nedför den vänstra buntgrenen cirka 5 millisekunder innan den börjar färdas nedför den högra buntgrenen, som avbildas av bildruta 13. Detta gör att depolariseringen av den interventrikulära septumvävnaden sprids från vänster till höger, eftersom avbildad av den röda pilen i bildruta 14. I vissa fall ger detta upphov till en negativ avböjning efter PR-intervallet, vilket skapar en Q-våg som den som syns i avledning I i animationen till höger. Beroende på hjärtats medelelektriska axel kan detta fenomen även resultera i en Q-våg i ledning II.
Efter depolarisering av det interventrikulära septumet går depolariseringen mot hjärtats spets. Detta avbildas av bildrutorna 15–17 och resulterar i en positiv avböjning på alla tre extremitetsledningar, vilket skapar R-vågen. Ramarna 18–21 visar sedan depolariseringen när den färdas genom båda ventriklarna från hjärtats spets, efter aktionspotentialen i Purkinje-fibrerna . Detta fenomen skapar en negativ avböjning i alla tre extremitetsavledningar, vilket bildar S-vågen på EKG. Repolarisering av förmaken sker samtidigt som QRS-komplexet genereras, men det detekteras inte av EKG eftersom vävnadsmassan i kamrarna är så mycket större än förmakens. Ventrikulär kontraktion inträffar mellan ventrikulär depolarisering och repolarisering. Under denna tid sker ingen rörelse av laddningen, så ingen avböjning skapas på EKG:t. Detta resulterar i det platta ST-segmentet efter S-vågen.
Bildrutor 24–28 i animationen visar repolarisering av ventriklarna. Epikardium är det första lagret av ventriklarna som repolariseras, följt av myokardiet. Endokardiet är det sista lagret som repolariseras. Platåfasen av depolarisering har visat sig vara längre i endokardialceller än i epikardiella celler. Detta gör att repolarisering börjar från hjärtats spets och rör sig uppåt. Eftersom repolarisering är spridningen av negativ ström när membranpotentialen minskar tillbaka till den vilande membranpotentialen, pekar den röda pilen i animationen i motsatt riktning mot repolariseringen. Detta skapar därför en positiv avböjning i EKG, och skapar T-vågen.
Ischemi och infarkt
Ischemi eller myokardinfarkt utan ST-höjning (icke-STEMI) kan manifestera sig som ST-depression eller inversion av T-vågor . Det kan också påverka högfrekvensbandet för QRS .
ST-hjärtinfarkt (STEMI) har olika karakteristiska EKG-fynd baserat på hur lång tid som förflutit sedan hjärtinfarkt först inträffade. Det tidigaste tecknet är hyperakuta T-vågor, toppade T-vågor på grund av lokal hyperkalemi i ischemiskt myokardium. Detta fortskrider sedan under en period av minuter till höjder av ST-segmentet med minst 1 mm. Under en period av timmar kan en patologisk Q-våg uppträda och T-vågen inverteras. Under en period av dagar kommer ST-höjningen att försvinna. Patologiska Q-vågor kommer i allmänhet att förbli permanent.
Den kransartär som har tilltäppts kan identifieras i ett STEMI baserat på platsen för ST-höjningen. Den vänstra främre nedåtgående artären (LAD) försörjer hjärtats främre vägg och orsakar därför ST-förhöjningar i främre avledningar (V 1 och V 2 ). LCx tillhandahåller den laterala aspekten av hjärtat och orsakar därför ST-förhöjningar i laterala avledningar (I, aVL och V 6 ) . Den högra kransartären (RCA) försörjer vanligtvis hjärtats nedre del och orsakar därför ST-förhöjningar i nedre avledningar (II, III och aVF).
Artefakter
En EKG-spårning påverkas av patientrörelser. Vissa rytmiska rörelser (som frossa eller skakningar ) kan skapa en illusion av hjärtarytmi. Artefakter är förvrängda signaler som orsakas av en sekundär intern eller extern källa, såsom muskelrörelser eller störningar från en elektrisk enhet.
Distorsion innebär betydande utmaningar för vårdgivare, som använder olika tekniker och strategier för att säkert känna igen dessa falska signaler. [ medicinsk hänvisning behövs ] Att noggrant separera EKG - artefakten från den sanna EKG - signalen kan ha en betydande inverkan på patientens resultat och juridiska ansvar . [ opålitlig medicinsk källa? ]
Felaktig placering av elektroden (till exempel vändning av två av ledarna) har uppskattats förekomma i 0,4 % till 4 % av alla EKG-inspelningar och har resulterat i felaktig diagnos och behandling inklusive onödig användning av trombolytisk terapi .
Diagnos
Många diagnoser och fynd kan göras baserat på elektrokardiografi, och många diskuteras ovan. Överlag ställs diagnoserna utifrån mönstren. Till exempel är ett "oregelbundet oregelbundet" QRS-komplex utan P-vågor kännetecknet för förmaksflimmer ; men andra fynd kan också vara närvarande, såsom ett grenblock som ändrar formen på QRS-komplexen. EKG kan tolkas isolerat men bör tillämpas – som alla diagnostiska tester – i patientsammanhang. Till exempel är en observation av toppade T-vågor inte tillräcklig för att diagnostisera hyperkalemi; en sådan diagnos bör verifieras genom att mäta kaliumnivån i blodet. Omvänt bör en upptäckt av hyperkalemi följas av ett EKG för manifestationer som toppade T-vågor, vidgade QRS-komplex och förlust av P-vågor. Följande är en organiserad lista över möjliga EKG-baserade diagnoser.
Rytmstörningar eller arytmier:
- Förmaksflimmer och förmaksfladder utan snabb kammarrespons
- Prematur förmakskontraktion (PAC) och prematur ventrikulär kontraktion (PVC)
- Sinusarytmi
- Sinus bradykardi och sinustakykardi
- Sinus paus och sinoatrial stopp
- Sinusknutedysfunktion och bradykardi-takykardisyndrom
-
Supraventrikulär takykardi
- Förmaksflimmer med snabb ventrikulär respons
- Förmaksfladder med snabb ventrikulär respons
- AV nodal reentrant takykardi
- Atrioventrikulär reentrant takykardi
- Junctional ektopisk takykardi
- Förmakstakykardi
- Sinoatrial nodal reentrant takykardi
- Torsades de pointes (polymorf ventrikulär takykardi)
-
Bred komplex takykardi
- Ventrikulärt fladder
- Ventrikelflimmer
- Ventrikulär takykardi (monomorf ventrikulär takykardi)
- Pre-excitationssyndrom
- J-våg (Osborn-våg)
Hjärtblockering och överledningsproblem:
- Avvikelse
- Sinoatrial block : första, andra och tredje graden
- AV-nod
- Första gradens AV-block
- Andra gradens AV-block (Mobitz [Wenckebach] I och II)
- Tredje gradens AV-block eller komplett AV-block
- Höger bunt
- Ofullständigt höger grenblock (IRBBB)
- Komplett höger grenblock (RBBB)
- Vänster bunt
- Ofullständigt vänster grenblock (ILBBB)
- Komplett vänster grenblock (LBBB)
- Vänster främre fascikulärt block (LAFB)
- Vänster bakre fascikulära block (LPFB)
- Bifascikulärt block (LAFB plus LPFB)
- Trifascikulärt block (LAFP plus FPFB plus RBBB)
- QT-syndrom
- Brugada syndrom
- Kort QT-syndrom
- Långa QT-syndrom , genetiska och läkemedelsinducerade
- Avvikelse i höger och vänster förmak
Elektrolytstörningar och berusning:
- Digitalis berusning
- Kalcium: hypokalcemi och hyperkalcemi
- Kalium: hypokalemi och hyperkalemi
- Serotonin toxicitet
Ischemi och infarkt:
- Wellens syndrom (LAD-ocklusion)
- de Winter T-vågor (LAD-ocklusion)
- ST-höjd och ST-depression
- Högfrekventa QRS- ändringar
-
Hjärtinfarkt (hjärtinfarkt)
- Icke-Q-våg myokardinfarkt
- NSTEMI
- STEMI
- Sgarbossas kriterier för ischemi med en LBBB
Strukturell:
- Akut perikardit
- Höger och vänster ventrikulär hypertrofi
- Höger ventrikulär stam eller S1Q3T3 (kan ses vid lungemboli )
Historia
- År 1872 rapporteras Alexander Muirhead ha fäst sladdar till handleden på en patient med feber för att få ett elektroniskt register över deras hjärtslag.
- År 1882 var John Burdon-Sanderson som arbetade med grodor den första att inse att intervallet mellan variationer i potential inte var elektriskt stilla och myntade termen "isoelektriskt intervall" för denna period.
- 1887 uppfann Augustus Waller en EKG-maskin bestående av en Lippmann-kapillärelektrometer fäst på en projektor. Spåret från hjärtslaget projicerades på en fotografisk platta som själv var fixerad på ett leksakståg. Detta gjorde att ett hjärtslag kunde registreras i realtid.
- År 1895 tilldelade Willem Einthoven bokstäverna P, Q, R, S och T till avböjningarna i den teoretiska vågformen han skapade med hjälp av ekvationer som korrigerade den faktiska vågformen som erhölls av kapillärelektrometern för att kompensera för det instrumentets oprecision. Att använda bokstäver som skiljer sig från A, B, C och D (bokstäverna som används för kapillärelektrometerns vågform) underlättade jämförelsen när de okorrigerade och korrigerade linjerna ritades på samma graf. Einthoven valde förmodligen den initiala bokstaven P för att följa exemplet som Descartes satte i geometri . När en mer exakt vågform erhölls med hjälp av stränggalvanometern, som matchade den korrigerade kapillärelektrometervågformen, fortsatte han att använda bokstäverna P, Q, R, S och T, och dessa bokstäver används fortfarande idag. Einthoven beskrev också de elektrokardiografiska egenskaperna hos ett antal kardiovaskulära sjukdomar.
- 1897 uppfanns stränggalvanometern av den franske ingenjören Clément Ader .
- använde Einthoven, som arbetade i Leiden , Nederländerna , stränggalvanometern : det första praktiska EKG:et . Den här enheten var mycket känsligare än den kapillärelektrometer som Waller använde.
- 1924 tilldelades Einthoven Nobelpriset i medicin för sitt banbrytande arbete med att utveckla EKG.
- År 1927 hade General Electric utvecklat en bärbar apparat som kunde producera elektrokardiogram utan användning av stränggalvanometern. Denna enhet kombinerade istället förstärkarrör liknande de som används i en radio med en intern lampa och en rörlig spegel som riktade spårningen av de elektriska pulserna på film.
- 1937 uppfann Taro Takemi en ny bärbar elektrokardiografmaskin.
- 1942 ökade Emanuel Goldberger spänningen på Wilsons unipolära ledningar med 50 % och skapar de förstärkta lemledarna aVR, aVL och aVF. När vi läggs till Einthovens tre extremitetsavledningar och de sex bröstavledningarna kommer vi fram till det 12-avledningselektrokardiogram som används idag.
- I slutet av 1940-talet uppfann Rune Elmqvist en bläckstråleskrivare - tunna bläckstrålar avböjda av elektriska potentialer från hjärtat, med bra frekvenssvar och direkt registrering av EKG på papper - enheten, kallad Mingograf, såldes av Siemens Elema fram till 1990-talet .
Etymologi
Ordet härstammar från grekiskans electro , som betyder relaterat till elektrisk aktivitet; kardia , som betyder hjärta; och graf , som betyder "att skriva". [ citat behövs ]
Se även
- Signalmedelvärde för elektrokardiogram
- Hjärtats elektriska ledningssystem
- Elektroencefalografi
- Elektroastrogram
- Elektropalatografi
- Elektroretinografi
- Nödfallsmedicin
- Framåt problem med elektrokardiologi
- Hjärtfrekvens
- Pulsmätare
- KardiaMobile
- Trådlöst ambulatoriskt EKG
Anteckningar
externa länkar
- Hela EKG-kursen på 1 A4-papper från ECGpedia , ett wikiuppslagsverk för en kurs om tolkning av EKG
- Wave Maven – en stor databas med övnings-EKG-frågor tillhandahållen av Beth Israel Deaconess Medical Center
- PysioBank – en gratis vetenskaplig databas med fysiologiska signaler (här ecg)
- EKG Academy – gratis EKG-föreläsningar, övningar och frågesporter
- ECG Learning Center skapat av Eccles Health Sciences Library vid University of Utah