Kroniskt trötthetssyndrom
| Kroniskt trötthetssyndrom | |
|---|---|
| Andra namn | Myalgisk encefalomyelit/kroniskt trötthetssyndrom (ME/CFS), myalgisk encefalomyelit (ME), postviralt trötthetssyndrom (PVFS), kronisk trötthetsimmundysfunktionssyndrom (CFIDS), systemisk ansträngningsintoleranssjukdom (SEID), andra |
 | |
| Diagram över symptomen på CFS enligt olika definitioner | |
| Specialitet | Reumatologi , rehabiliteringsmedicin , endokrinologi , infektionssjukdomar , neurologi , immunologi , internmedicin , pediatrik , andra specialister inom ME/CFS |
| Symtom | Försämring av symtom med aktivitet, långvarig trötthet, andra |
| Vanligt debut | 10 till 30 år gammal |
| Varaktighet | Ofta i åratal |
| Orsaker | Okänd |
| Riskfaktorer | Kvinnligt kön, virus- och bakterieinfektioner , blodsläktingar med sjukdomen, allvarliga skador , kroppslig reaktion på svår stress och andra |
| Diagnostisk metod | Baserat på symtom |
| Behandling | Symptomatisk |
| Utbredning | Cirka 0,68 till 1 % globalt |
Kroniskt trötthetssyndrom ( CFS ), även kallat myalgisk encefalomyelit ( ME ) eller ME/CFS , är ett komplext, försvagande, långvarigt medicinskt tillstånd. Orsakerna och mekanismerna för sjukdomen är inte helt klarlagda. Utmärkande kärnsymtom är långvariga exacerbationer eller uppblossningar av sjukdomen efter vanlig mindre fysisk eller mental aktivitet, känd som post-exertional malaise (PEM); kraftigt minskad förmåga att utföra uppgifter som var rutinmässiga före sjukdomen; och sömnstörningar . Ortostatisk intolerans (svårigheter att sitta och stå upprätt) och kognitiv dysfunktion är också diagnostiska. Ofta och varierande andra vanliga symtom som involverar många kroppssystem, och kronisk smärta är vanligt. Den oförklarliga och ofta invalidiserande tröttheten vid CFS skiljer sig från den som orsakas av normal ansträngande pågående ansträngning, lindras inte signifikant av vila och beror inte på ett tidigare medicinskt tillstånd. Diagnosen baseras på personens symtom eftersom det inte finns något bekräftat diagnostiskt test.
Föreslagna mekanismer inkluderar biologisk, genetisk , epigenetisk , smittsam och fysisk eller psykologisk stress som påverkar kroppens biokemi . Personer med CFS kan återhämta sig eller förbättras med tiden, men vissa kommer att bli allvarligt drabbade och handikappade under en längre period. Inga terapier eller mediciner är godkända för att behandla orsaken till sjukdomen; behandlingen syftar till att lindra symtomen. CDC rekommenderar pacing (personlig aktivitetshantering) för att förhindra att mental och fysisk aktivitet förvärrar symtomen. Begränsade bevis tyder på att rintatolimod , rådgivning och personlig aktivitetshantering hjälper till att förbättra vissa patienters funktionsförmåga.
Cirka 1 % av primärvårdspatienterna har CFS; uppskattningar av incidensen varierar kraftigt eftersom epidemiologiska studier definierar sjukdomen på olika sätt. Det har uppskattats att 836 000 till 2,5 miljoner amerikaner och 250 000 till 1 250 000 människor i Storbritannien har CFS. CFS förekommer 1,5 till 2 gånger så ofta hos kvinnor som hos män. Det drabbar oftast vuxna mellan åldrarna 40 och 60 år; det kan förekomma vid andra åldrar, inklusive barndomen. Andra studier tyder på att cirka 0,5 % av barnen har CFS, och att det är vanligare hos ungdomar än hos yngre barn. Kroniskt trötthetssyndrom är en viktig orsak till skolfrånvaro. CFS minskar hälsa, lycka, produktivitet och kan också orsaka socioemotionella störningar som ensamhet och alienation. Det finns dock kontroverser över många aspekter av sjukdomen . Läkare, forskare och patientförespråkare främjar olika namn och diagnostiska kriterier. Resultaten av studier av föreslagna orsaker och behandlingar är ofta dåliga eller motsägelsefulla.
tecken och symtom
United States Centers for Disease Control and Prevention (CDC) rekommenderar dessa kriterier för diagnos:
- Kraftigt sänkt förmåga att göra aktiviteter som var vanliga före sjukdomen. Denna nedgång i aktivitetsnivå inträffar tillsammans med trötthet och måste pågå i sex månader eller längre.
- Förvärrade symtom efter fysisk eller psykisk aktivitet som inte skulle ha orsakat problem före sjukdomen. Mängden aktivitet som kan förvärra sjukdomen är svår för en person att förutse, och minskningen uppträder ofta 12 till 48 timmar efter aktiviteten. "Återfallet", eller "kraschen", kan vara dagar, veckor eller längre. Detta är känt som post-exertional malaise (PEM).
- Sömnproblem; människor kan fortfarande känna sig trötta efter hela nätter av sömn, eller kan kämpa för att hålla sig vakna, somna eller sova.
Dessutom måste ett av följande symtom vara närvarande:
- Problem med tänkande och minne (kognitiv dysfunktion, ibland beskriven som "hjärndimma")
- När du står eller sitter upprätt; yrsel, yrsel, svaghet, svimning eller synförändringar kan förekomma ( ortostatisk intolerans )
Andra vanliga symtom
Många, men inte alla personer med ME/CFS rapporterar:
- Muskelvärk, ledvärk utan svullnad eller rodnad och huvudvärk
- Ömma lymfkörtlar i nacken eller armhålorna
- Öm hals
- Irritabel tarm
- Frossa och nattliga svettningar
- Allergier och känslighet mot mat, lukter, kemikalier, ljus eller buller
- Andnöd
- Oregelbunden hjärtrytm
Ökad känslighet för sensoriska stimuli och smärta har också observerats vid CFS.
CDC rekommenderar att personer med symtom på CFS konsulterar en läkare för att utesluta andra sjukdomar som kan vara behandlingsbara.
Början
Uppkomsten av CFS kan vara gradvis eller plötsligt. När det börjar plötsligt följer det ofta efter en episod med infektionsliknande symtom eller en känd infektion, och mellan 20 och 80 % av patienterna rapporterar en infektionsliknande debut. När det är gradvis kan sjukdomen börja under loppet av månader eller år utan någon uppenbar trigger. Studier är oeniga om vilket mönster som är vanligast. CFS kan också uppstå efter fysiskt trauma som en bilolycka eller operation.
Fysisk funktion
CFS orsakar ofta betydande funktionsnedsättning, men graden kan variera mycket. Vissa personer med mild CFS kan leva relativt normala liv med vaksam energihantering, medan måttligt påverkade patienter kan vara oförmögna att arbeta eller tillbringa mycket tid upprätt. Människor med svår CFS är vanligtvis hembundna eller sängbundna och kan vara oförmögna att ta hand om sig själva.
Majoriteten av personer med CFS har betydande svårigheter att engagera sig i arbete, skola och familjeaktiviteter under längre perioder. Uppskattningsvis 75 % är oförmögna att arbeta på grund av sin sjukdom, och cirka 25 % är hembundna eller sängliggande under långa perioder, ofta decennier. I en granskning om anställningsstatus var mer än hälften av CFS-patienterna sjukersättningsbidrag eller tillfällig sjukskrivning, och mindre än en femtedel arbetade heltid. Hos barn är CFS en viktig orsak till skolfrånvaro. Enligt en studie från 1996 av McCully et al, rapporterar personer med CFS kritiska minskningar i nivåer av fysisk aktivitet, och enligt en studie från 2009 uppvisar patienter en minskning av komplexiteten i sina aktiviteter. Många personer med CFS upplever också starkt invalidiserande kronisk smärta .
Symtomen kan fluktuera över tiden, vilket gör tillståndet svårt att hantera. Personer som mår bättre under en period kan överanstränga sina aktiviteter, vilket utlöser sjukdomskänsla efter ansträngning och förvärrade symtom. Svårighetsgraden kan också förändras över tiden, med perioder av försämring, förbättring eller remission ibland.
Personer med CFS har minskad livskvalitet enligt SF-36 -enkäten, särskilt inom områdena vitalitet, fysisk funktion, allmän hälsa, fysisk roll och social funktion. Däremot var deras poäng i "rollen emotionell" och mental hälsa inte väsentligt lägre än friska kontroller. En studie från 2015 visade att personer med CFS hade lägre hälsorelaterad livskvalitet än 20 andra kroniska tillstånd, inklusive multipel skleros , njursvikt och lungcancer .
Kognitiv funktion
Kognitiv dysfunktion är en av de mest invalidiserande aspekterna av CFS på grund av dess negativa inverkan på yrkesmässig och social funktion. 50 till 80 % av personer med CFS uppskattas ha allvarliga problem med kognition. Kognitiva symtom beror främst på brister i uppmärksamhet, minne och reaktionstid . Uppmätta kognitiva förmågor visar sig ligga under projicerade normala värden och kommer sannolikt att påverka dagliga aktiviteter, vilket orsakar ökningar av vanliga misstag, glömmer schemalagda uppgifter eller har svårt att svara när man talar till dem.
Enkel och komplex informationsbehandlingshastighet och funktioner som medför arbetsminne under långa tidsperioder är måttligt till kraftigt försämrade. Dessa brister överensstämmer i allmänhet med patientens uppfattningar. Perceptuella förmågor, motorisk hastighet, språk, resonemang och intelligens verkar inte förändras nämnvärt. Patienter som rapporterar sämre hälsotillstånd tenderar också att rapportera allvarligare kognitiva problem, och bättre fysisk funktion är förknippat med mindre visuoperceptuella svårigheter och färre språkbearbetningsbesvär.
Inkonsekvenser av subjektiva och observerade värden för kognitiv dysfunktion som rapporterats i flera studier orsakas sannolikt av ett antal faktorer. Skillnader i forskningsdeltagarnas kognitiva förmågor före och efter sjukdomsdebut är naturligt varierande och är svåra att mäta på grund av brist på specialiserade analytiska verktyg som konsekvent kan kvantifiera de specifika kognitiva svårigheterna vid CFS.
Frekvensen av neuropsykiatriska och neuropsykologiska symtom ökar i befolkningen av personer med CFS; orsaken till detta är inte förstått. Olika hypoteser har framförts för att försöka förklara sambandet mellan de kognitiva symtomen och sjukdomen. Vissa forskare tror att psykiatriska orsaker ligger bakom eller bidrar till sjukdomen, medan andra forskare tror att sjukdomen orsakar biokemiska och sociologiska förändringar hos människor som orsakar symtomen.
Orsak
Orsaken till CFS är okänd. Både genetiska och miljömässiga faktorer tros bidra, men den genetiska komponenten är sannolikt inte en enda gen. Problem med nervsystemet och immunförsvaret samt energiomsättningen kan bidra. CFS är en biologisk sjukdom, inte ett psykiatriskt eller psykologiskt tillstånd, och orsakas inte av dekonditionering . De biologiska avvikelser som finns i forskning är dock inte tillräckligt känsliga eller specifika för diagnos.
Eftersom sjukdomen ofta följer på en känd eller uppenbar virussjukdom, har olika smittämnen föreslagits, men en enda orsak har inte hittats. Hypoteserade infektioner inkluderar mononukleos, Chlamydophila pneumoniae , humant herpesvirus 6 och borrelia . Inflammation kan vara inblandad. CFS har observerats utvecklas efter mononukleos och gastroenterit .
Riskfaktorer
Alla åldrar, etniska grupper och inkomstnivåer är mottagliga för sjukdomen. CDC uppger att kaukasier kan diagnostiseras oftare än andra raser i Amerika, men sjukdomen är minst lika utbredd bland afroamerikaner och latinamerikaner. En metaanalys från 2009 visade att afroamerikaner och indianer har en högre risk för CFS, även om den specifikt uteslöt andra vanligare etniciteter världen över, och den erkände att studier och data var begränsade.
Fler kvinnor än män får CFS. En stor metaanalys från 2020 uppskattade att mellan 1,5 och 2,0 gånger fler fall är kvinnor. Granskningen erkände att olika falldefinitioner och diagnostiska metoder inom datauppsättningar gav ett brett spektrum av prevalensfrekvenser. CDC uppskattar att CFS förekommer upp till fyra gånger oftare hos kvinnor än hos män. Sjukdomen kan uppstå i alla åldrar, men har högst förekomst hos personer i åldern 40 till 60. CFS är mindre utbredd bland barn och ungdomar än bland vuxna.
Blodsläktingar till dem som har CFS verkar vara mer predisponerade, vilket antyder att genetiska faktorer kan öka risken för mottaglighet för sjukdomen.
Virala och andra infektioner
Postviralt trötthetssyndrom (PVFS) eller postviralt syndrom beskriver en typ av kroniskt trötthetssyndrom som uppstår efter en virusinfektion. En recension fann högre antikroppsaktivitet mot Epstein-Barr-virus (EBV) hos patienter med CFS, och att en undergrupp sannolikt hade ökad EBV-aktivitet jämfört med kontroller. Virusinfektion är en betydande riskfaktor för CFS, med en studie som fann att 22 % av personer med EBV upplever trötthet sex månader senare, och 9 % har strikt definierad CFS. En systematisk översikt fann att svårighetsgraden av trötthet var den främsta prediktorn för prognos vid CFS, och identifierade inte psykologiska faktorer kopplade till prognos. En genomgång av lång COVID- forskning visade att hälften av de drabbade uppfyllde diagnostiska kriterier för ME/CFS.
En annan granskning fann att riskfaktorer för att utveckla CFS efter mononukleos, denguefeber eller Q-feber inkluderade längre sängläge under sjukdomen, sämre fysisk kondition före sjukdomen, att tillskriva symtom till fysisk sjukdom, tro att en lång återhämtningstid behövs, samt nöd och trötthet före infektion. Samma granskning fann att biologiska faktorer som CD4- och CD8- aktivering och leverinflammation är prediktorer för subakut trötthet men inte CFS.
En studie som jämförde diagnostiska etiketter visade att personer märkta med ME hade den sämsta prognosen, medan de med PVFS hade den bästa. Huruvida detta beror på att de med svårare eller mer långvariga symtom resulterar i en etikett med beskrivningen av ME, eller om att bli märkt med ME negativt orsakar en svårare eller långvarig sjukdom är oklart.
Patofysiologi
Neurologiska
En rad neurologiska strukturella och funktionella abnormiteter finns hos personer med CFS, inklusive sänkt ämnesomsättning vid hjärnstammen och minskat blodflöde till områden [ vilka ? ] av hjärnan; dessa skillnader överensstämmer med neurologisk sjukdom, men inte depression eller psykologisk sjukdom. Världshälsoorganisationen klassar kroniskt trötthetssyndrom som en sjukdom i centrala nervsystemet.
Vissa neuroimagingstudier har observerat prefrontal och hjärnstammens hypometabolism; dock var urvalsstorleken begränsad. Neuroimagingstudier på personer med CFS har identifierat förändringar i hjärnans struktur och samband med olika symtom. Resultaten var inte konsekventa över de neuroavbildande hjärnstrukturstudierna, och mer forskning behövs för att lösa de skillnader som finns mellan de olika studierna.
Preliminära bevis tyder på ett samband mellan dysfunktion i det autonoma nervsystemet och sjukdomar som CFS, fibromyalgi , irritabel tarm och interstitiell cystit . Det är dock okänt om detta samband är orsakande. Granskningar av CFS-litteratur har funnit autonoma avvikelser såsom minskad sömneffektivitet, ökad sömnlatens, minskad långsam sömn och onormalt hjärtfrekvenssvar på tester med tiltbord , vilket tyder på en roll för det autonoma nervsystemet i CFS. Dessa resultat begränsades dock av inkonsekvens.
Central sensibilisering eller ökad känslighet för sensoriska stimuli såsom smärta har observerats vid CFS. Smärtkänsligheten ökar efter ansträngning, vilket är motsatt det normala mönstret.
Immunologiska
Immunologiska abnormiteter observeras ofta hos personer med CFS. Minskad NK-cellaktivitet finns oftare hos personer med CFS och detta korrelerar med symtomens svårighetsgrad. Personer med CFS har ett onormalt svar på träning, inklusive ökad produktion av komplementprodukter , ökad oxidativ stress i kombination med minskad antioxidantrespons och ökad Interleukin 10 och TLR4 , av vilka några korrelerar med symtomens svårighetsgrad. Ökade nivåer av cytokiner har föreslagits för att förklara den minskade ATP-produktionen och ökat laktat under träning; dock är höjningarna av cytokinnivåer inkonsekventa i specifika cytokiner, även om de ofta påträffas. Likheter har dragits mellan cancer och CFS när det gäller onormal intracellulär immunologisk signalering. Abnormaliteter som observerats inkluderar hyperaktivitet av ribonukleas L , ett protein aktiverat av IFN , och hyperaktivitet av NF-KB .
Endokrin
Bevis pekar på abnormiteter i hypotalamus-hypofys-binjureaxeln (HPA-axeln) hos vissa, men inte alla, personer med CFS, vilket kan inkludera något låga kortisolnivåer , en minskning av variationen av kortisolnivåer under dagen, minskad reaktionsförmåga av HPA-axeln, och ett högt serotonergt tillstånd, vilket kan anses vara en "HPA-axelfenotyp" som även finns vid vissa andra tillstånd, inklusive posttraumatisk stressyndrom och vissa autoimmuna tillstånd. Det är oklart huruvida sänkta kortisolnivåer i HPA-axeln spelar en primär roll som orsak till CFS eller inte har en sekundär roll i fortsättningen eller försämringen av symtom senare i sjukdomen. Hos de flesta friska vuxna kortisoluppvaknandet en ökning av kortisolnivåerna med i genomsnitt 50 % under den första halvtimmen efter uppvaknandet. Hos personer med CFS är denna ökning tydligen betydligt mindre, men metoderna för att mäta kortisolnivåerna varierar, så detta är inte säkert.
Autoimmunitet
Autoimmunitet har föreslagits vara en faktor vid CFS, men det finns bara ett fåtal relevanta fynd än så länge. Det finns en undergrupp av patienter med ökad B- cellsaktivitet och autoantikroppar, möjligen som ett resultat av minskad NK-cellreglering eller viral mimik. Under 2015 fann en stor tysk studie att 29 % av ME/CFS-patienterna hade förhöjda autoantikroppar mot M3- och M4- muskarina acetylkolinreceptorer samt mot ß2- adrenerga receptorer . En australisk studie från 2016 fann att ME/CFS-patienter hade ett signifikant större antal enkelnukleotidpolymorfismer associerade med genen som kodar för M3 muskarina acetylkolinreceptorer. [ icke-primär källa behövs ]
Energi metabolism
Studier har observerat mitokondriella abnormiteter i cellulär energiproduktion, men den senaste tidens fokus har koncentrerats på sekundära effekter som kan resultera i avvikande mitokondriefunktion eftersom inneboende problem med mitokondriernas struktur eller genetik inte har replikerats.
Diagnos
Inga karakteristiska laboratorieavvikelser är godkända för att diagnostisera CFS; medan fysiska avvikelser kan hittas, anses inget enskilt fynd vara tillräckligt för diagnos. Blod, urin och andra tester används för att utesluta andra tillstånd som kan vara ansvariga för symtomen. CDC säger att en sjukdomshistoria bör tas och en mental och fysisk undersökning bör göras för att underlätta diagnosen.
Diagnos verktyg
CDC rekommenderar att man överväger de frågeformulär och verktyg som beskrivs i 2015 års Institute of Medicine-rapport, som inkluderar:
- Chalder Fatigue Scale
- Flerdimensionell trötthetsinventering
- Fisk Fatigue Impact Scale
- Krupp Fatigue Severity Scale
- DePaul Symptom Questionnaire
- CDC Symptom Inventory för CFS
- Work and Social Adjustment Scale (WSAS)
- SF-36 / RAND-36
Ett tvådagars kardiopulmonellt träningstest (CPET) är inte nödvändigt för diagnos, även om lägre avläsningar på den andra dagen kan vara till hjälp för att stödja ett krav på socialförsäkringsinvaliditet. En tvådagars CPET kan inte användas för att utesluta kroniskt trötthetssyndrom.
Definitioner
Anmärkningsvärda definitioner inkluderar:
- Centers for Disease Control and Prevention (CDC) definition (1994), den mest använda kliniska och forskningsmässiga beskrivningen av CFS, kallas även Fukuda -definitionen och är en revidering av Holmes eller CDC 1988 års poängsystem. 1994 års kriterier kräver närvaron av fyra eller fler symtom bortom trötthet, medan 1988 års kriterier kräver sex till åtta.
- ME/CFS 2003 Canadian Clinical arbetsdefinitionen säger: "En patient med ME/CFS kommer att uppfylla kriterierna för trötthet, post-exertional sjukdomskänsla och/eller trötthet, sömnstörningar och smärta; ha två eller flera neurologiska/kognitiva manifestationer och en eller fler symtom från två av kategorierna autonoma, neuroendokrina och immuna manifestationer; och sjukdomen kvarstår i minst 6 månader."
- Myalgic Encephalomyelitis International Consensus Criteria (ICC) som publicerades 2011 är baserad på den kanadensiska arbetsdefinitionen och har en medföljande primer för kliniker. ICC har inte sex månaders väntetid för diagnos. ICC kräver post-exertionell neuroimmun utmattning (PENE) som har likheter med post-exertional sjukdomskänsla, plus minst tre neurologiska symtom, minst ett immun- eller gastrointestinalt eller genitourinärt symptom och minst ett energimetabolism eller jontransportsymtom. Ouppfriskande sömn eller sömnstörningar, huvudvärk eller annan smärta, och problem med tänkande eller minne, och sensoriska eller rörelsesymptom krävs alla under kriteriet för neurologiska symtom. Enligt ICC bör patienter med post-ansträngning neuroimmun utmattning men som endast delvis uppfyller kriterierna få diagnosen atypisk myalgisk encefalomyelit .
- 2015 års definition av National Academy of Medicine (då kallad "Institute of Medicine") är inte en definition av uteslutning (differentialdiagnos krävs fortfarande). "Diagnos kräver att patienten har följande tre symtom: 1) En avsevärd minskning eller försämring av förmågan att engagera sig i yrkesmässiga, pedagogiska, sociala eller personliga aktiviteter före sjukdom, som kvarstår i mer än 6 månader och åtföljs av av trötthet, som ofta är djup, är av ny eller definitivt debut (inte livslång), är inte resultatet av pågående överdriven ansträngning och lindras inte avsevärt av vila, och 2) sjukdomskänsla efter ansträngning* 3) Ouppfriskande sömn*; Minst en av de två följande manifestationerna krävs också: 1) Kognitiv funktionsnedsättning* 2) Ortostatisk intolerans" och noterar att "*Frekvens och svårighetsgrad av symtom bör bedömas. Diagnosen ME/CFS bör ifrågasättas om patienter inte har dessa symtom minst halva tiden med måttlig, kraftig eller svår intensitet."
Riktlinjer för klinisk praxis bygger i allmänhet på fallbeskrivningar, i syfte att förbättra diagnostik, hantering och behandling. Ett exempel är ME/CFS-riktlinjen för National Health Services i England och Wales , uppdaterad 2021. Annan vägledning finns på New York Department of Health .
Differentialdiagnos
Vissa medicinska tillstånd kan orsaka kronisk trötthet och måste uteslutas innan en diagnos av CFS kan ställas. Hypotyreos , anemi , celiaki (som kan uppstå utan gastrointestinala symtom), diabetes och vissa psykiatriska störningar är några av de sjukdomar som måste uteslutas om patienten uppvisar lämpliga symtom. Andra sjukdomar, listade av Centers for Disease Control and Prevention , inkluderar infektionssjukdomar (som Epstein-Barr-virus , influensa , HIV-infektion , tuberkulos , borrelia ), neuroendokrina sjukdomar (såsom tyreoidit , Addisons sjukdom , binjurebarksvikt , Cushing). ), hematologiska sjukdomar (såsom ockult malignitet, lymfom ) , reumatologiska sjukdomar (såsom fibromyalgi , polymyalgia rheumatica , Sjögrens syndrom , lupus , jättecellsarterit , polymyosit , dermatomyositis , bipolär sjukdom , bipolär sjukdom ), alla störningar , demens , anorexi / bulimia nervosa ), neuropsykologiska sjukdomar (såsom obstruktiv sömnapné , narkolepsi , parkinsonism , multipel skleros ) och andra (såsom nasal obstruktion från allergier , bihåleinflammation , anatomisk obstruktion , autoimmuna sjukdomar , cancer , kroniska kronisk sjukdom , alkohol eller annat missbruk , farmakologiska biverkningar , exponering för tungmetaller och toxicitet , markant kroppsviktsfluktuation). Ehlers-Danlos syndrom (EDS) kan också ha liknande symtom. Mediciner kan också orsaka biverkningar som efterliknar symtom på CFS.
Personer med fibromyalgi (FM eller fibromyalgisyndrom, FMS), som de med CFS, har muskelsmärtor, svår trötthet och sömnstörningar. Närvaron av allodyni (onormal smärtreaktion på mild stimulering) och av omfattande ömma punkter på specifika platser skiljer FM från CFS, även om de två sjukdomarna ofta uppträder samtidigt.
Depressiva symtom, om de ses vid CFS, kan differentiellt diagnostiseras från primär depression genom frånvaron av anhedoni , minskad motivation och skuld; och närvaron av somatiska symtom såsom halsont, svullna lymfkörtlar och träningsintolerans med exacerbation av symtom efter ansträngning.
Förvaltning
Det finns ingen godkänd farmakologisk behandling, terapi eller botemedel mot CFS, även om olika läkemedel har undersökts eller håller på att undersökas. En rapport från 2014 utarbetad av Agency for Healthcare Research and Quality konstaterade att det finns stora variationer i patienthanteringen, att många får en mångfacetterad behandlingsmetod och att inga mediciner har godkänts av US Food and Drug Administration (FDA) för behandling av ME/CFS, även om flera har använts off label. Rapporten drog slutsatsen att även om rådgivning och graderad träningsterapi (GET) har visat vissa fördelar, har dessa interventioner inte studerats tillräckligt för att rekommendera dem för alla drabbade personer. Rapporten uttryckte oro över att GET verkar vara förknippat med förvärrade symtom hos vissa. CDC rekommenderar inte längre dessa ingrepp, och det finns vissa tecken på patientskador.
CDC-guiden för hantering av CFS säger att även om det inte finns något botemedel, kan ett antal metoder förbättra symtomen. Behandlingsstrategier för sömnproblem; smärta; depression, stress och ångest; yrsel och yrsel (ortostatisk intolerans); och minnes- och koncentrationsproblem räknas upp. Andra användbara ämnen som patienter och läkare kan diskutera inkluderar noggrann övervakning och hantering av aktivitet för att undvika försämring av symtom, rådgivning för att hantera den påverkan som sjukdomen kan ha på livskvalitet, rätt kost och kosttillskott som kan stödja bättre hälsa och kompletterande terapier som kan hjälpa till att öka energi eller minska smärta.
Storbritanniens National Institute for Health and Clinical Excellence (NICE) 2021-riktlinje riktad mot vårdpersonal och patienter, specificerar behovet av delat beslutsfattande mellan patienter och medicinska vårdteam och erkänner verkligheten och effekten av tillståndet och symptomen. NICE-riktlinjen täcker diagnos, sjukdomshantering och aspekter av symtomhantering: kost , mediciner, samexisterande tillstånd, uppblossningar och energihantering . Riktlinjen erkända symtom på svår ME/CFS kan missförstås som försummelse eller missbruk och rekommenderar att bedömning för att skydda personer som misstänks ha ME/CFS utvärderas av yrkesverksamma med erfarenhet och förståelse för sjukdomen. Riktlinjen säger att GET inte är en lämplig behandling för ME/CFS. KBT kan erbjudas för att hjälpa en person att hantera svårigheterna med att hantera en kronisk sjukdom, inte för att bota sjukdomen.
Före publiceringen av NICE 2021-riktlinjen uppgav Andrew Goddard , ordförande för Royal College of Physicians, att det fanns oro för att NICE inte tillräckligt beaktade experternas stöd och bevis för fördelarna med GET och KBT, och uppmanade dem att inkluderas i riktlinje. Olika ME/CFS-patientgrupper bestred fördelarna med terapierna och menade att GET kan göra sjukdomen svårare.
Komorbida tillstånd kan förekomma vid CFS som kan interagera med och förvärra symptomen på CFS. Lämplig medicinsk intervention för dessa tillstånd kan vara fördelaktigt. De vanligaste diagnoserna inkluderar fibromyalgi , irritabel tarm , depression , ångest , allergier och kemisk känslighet.
Pacing
Pacing, eller aktivitetshantering, är en sjukdomshanteringsstrategi baserad på observationen att symtom tenderar att öka efter mental eller fysisk ansträngning, och rekommenderades för CFS på 1980-talet. Det används nu ofta som en hanteringsstrategi vid kroniska sjukdomar och vid kronisk smärta.
Dess två former är symtomkontingent pacing , där beslutet att stoppa (och vila eller ändra en aktivitet) bestäms av självmedvetenhet om en förvärring av symtom, och tidsberoende pacing , som bestäms av ett fastställt aktivitetsschema som en patient uppskattar att han eller hon kan genomföra utan att utlösa post-exertional malaise (PEM). Principen bakom pacing för CFS är alltså att undvika överansträngning och en förvärring av symtomen. Det syftar inte till att behandla sjukdomen som helhet. De vars sjukdom verkar stabil kan successivt öka aktivitets- och motionsnivån, men måste enligt principen om pacing vila eller minska sin aktivitetsnivå om det visar sig att de har överskridit sina gränser. Användning av en pulsmätare med pacing för att övervaka och hantera aktivitetsnivåer rekommenderas av ett antal patientgrupper, och CDC anser att det är användbart för vissa individer att hjälpa till att undvika sjukdomskänsla efter ansträngning.
Energihölje teori
Energikuvertteorin, som anses vara förenlig med pacing, är en förvaltningsstrategi som föreslås i 2011 års internationella konsensuskriterier för ME, som hänvisar till att använda en "energibanksbudget". Energihöljetsteorin utarbetades av psykologen Leonard Jason , som tidigare hade CFS. Energihöljetsteorin säger att patienterna bör hålla sig inom, och undvika att tränga igenom, det energihölje som är tillgängligt för dem, för att minska den " återbetalningssvårigheter " efter ansträngning som orsakas av överansträngning. Detta kan hjälpa dem att göra "blygsamma vinster" i fysisk funktion. Flera studier har funnit att teorin om energihölje är en användbar hanteringsstrategi, och noterar att den minskar symtomen och kan öka funktionsnivån vid CFS. Energihöljeteorin rekommenderar inte ensidigt ökande eller minskande aktivitet och är inte avsedd som en terapi eller botemedel mot CFS. Det har främjats av olika patientgrupper. Vissa patientgrupper rekommenderar att man använder en pulsmätare för att öka medvetenheten om ansträngning och göra det möjligt för patienter att hålla sig inom sin aeroba tröskel. Trots ett antal studier som visar positiva resultat för energihöljeteorin saknas randomiserade kontrollerade prövningar. [ citat behövs ]
Träning
Stretching, rörelseterapier och toningsövningar rekommenderas för smärta hos patienter med CFS, och smärtmedicinering rekommenderas också. I många kroniska sjukdomar är aerob träning fördelaktigt, men vid kroniskt trötthetssyndrom rekommenderar inte CDC det. CDC säger:
Varje aktivitets- eller träningsplan för personer med ME/CFS måste utformas noggrant med input från varje patient. Även om kraftfull aerob träning kan vara fördelaktig för många kroniska sjukdomar, tolererar patienter med ME/CFS inte sådana träningsrutiner. Standard träningsrekommendationer för friska personer kan vara skadliga för patienter med ME/CFS. Det är dock viktigt att patienter med ME/CFS genomför aktiviteter som de tål...
Rådgivning
CDC säger att rådgivning kan hjälpa patienter att hantera smärta orsakad av CFS, och att samtal med en professionell rådgivare eller terapeut kan hjälpa människor att mer effektivt hantera de symtom som påverkar deras dagliga livskvalitet .
Näring
En korrekt kost är en betydande bidragande faktor till hälsan för varje individ. Medicinsk konsultation om kost och kosttillskott rekommenderas för personer med CFS. Personer med CFS kan dra nytta av en balanserad kost och korrekt övervakad administrering av näringsstöd om brister upptäcks genom medicinska tester. Riskerna med kosttillskott inkluderar interaktioner med ordinerade mediciner.
Behandling
Kognitiv beteendeterapi
NICE indikerar att KBT kan erbjudas för att hjälpa till att hantera svårigheten att hantera symtomen på ME/CFS, men bör inte vara avsedd att vara botande. Bakgrunden bakom användningen av KBT för att ändra uppfattningar om sjukdomen är omtvistad. CDC säger att att prata med en terapeut kan hjälpa människor att hantera sjukdomen.
En rapport från National Institutes of Health från 2015 drog slutsatsen att även om rådgivning och beteendeterapier kan ge fördelar för vissa människor, kanske de inte ger förbättring av livskvaliteten, och på grund av denna begränsning bör sådana terapier inte betraktas som en primär behandling, utan snarare bör endast användas som en del av ett bredare tillvägagångssätt. Samma rapport konstaterade att även om rådgivningsmetoder har visat fördelar i vissa mått på trötthet, funktion och övergripande förbättring, har dessa tillvägagångssätt inte studerats tillräckligt i undergrupper av den bredare CFS-patientpopulationen. Ytterligare oro uttrycktes över att rapporteringen av negativa effekter upplevt av patienter som fick rådgivning och beteendeterapier hade varit dålig. En rapport från Institute of Medicine publicerad 2015 säger att det är oklart om KBT hjälper till att förbättra kognitiva störningar som patienter upplever.
En systematisk översikt från 2014 rapporterade att det endast fanns begränsade bevis för att patienter ökade nivåerna av fysisk aktivitet efter att ha fått KBT. Författarna drog slutsatsen att eftersom detta fynd strider mot den kognitiva beteendemodellen för CFS, anpassade sig patienter som fick KBT till sjukdomen snarare än att återhämta sig från den. I ett brev publicerat online i Lancet 2016 uttryckte Dr Charles Shepherd, medicinsk rådgivare till MEA, åsikten att striden mellan patienter och forskare låg i "en bristfällig modell för orsakssamband som inte tar hänsyn till heterogeniteten i de båda kliniska presentationerna och sjukdomsvägar som faller under paraplydiagnosen ME/CFS".
Patientorganisationer har avvisat användningen av KBT som behandling för CFS för att förändra sjukdomsuppfattningar. ME Association (MEA) rekommenderade 2015, baserat på resultaten från en opinionsundersökning av 493 patienter som fått KBT-behandling i Storbritannien, att KBT i sin nuvarande form inte bör användas som primär intervention för personer med CFS. Under 2019 rapporterade en stor brittisk undersökning av personer med ME/CFS att KBT var ineffektivt för mer än hälften av de tillfrågade.
Graderad träningsterapi
Rekommendation för behandling med graderad träningsterapi (GET) togs bort från NICEs uppdaterade riktlinjer för diagnos och hantering av ME/CFS i oktober 2021. Den togs bort på grund av låg kvalitet på bevis avseende nytta, med riktlinjerna som nu säger att läkare inte ska förskriva " alla program som ... använder fasta stegvisa ökningar av fysisk aktivitet eller träning, till exempel graderad träningsterapi."
Tidigare drog National Institutes of Health slutsatsen att även om GET kan ge fördelar, kanske det inte ger förbättring av livskvalitet, och på grund av denna begränsning bör GET inte betraktas som en primär behandling. Det rekommenderades att endast användas som en del av ett bredare tillvägagångssätt. Den noterade att ett fokus på träningsprogram hade avskräckt patientens deltagande i andra typer av fysisk aktivitet på grund av oro för ökade symtom. Ett tillägg angav att om studier baserade på Oxford-kriterierna uteslöts skulle det inte finnas tillräckligt med bevis för effektiviteten av GET.
En 2019 uppdaterad Cochrane-recension konstaterade att träningsterapi troligen har en positiv effekt på trötthet hos vuxna och förbättrar sömnen något, men de långsiktiga effekterna är okända och har begränsad relevans för nuvarande definitioner av ME/CFS. Cochrane började omvärdera effekterna av träningsterapier vid kroniskt trötthetssyndrom 2020.
Patientorganisationer har länge kritiserat användningen av träningsterapi, framför allt GET, som behandling för CFS. Baserat på en opinionsundersökning av patienter som fått GET, drog ME-förbundet 2015 slutsatsen att GET i sin nuvarande förlossade form inte bör rekommenderas som en primär intervention för personer med CFS.
Adaptiv pacingterapi
APT, inte att förväxla med pacing, är en terapi snarare än en managementstrategi. APT bygger på idén att CFS innebär att en person endast har en begränsad mängd tillgänglig energi, och att använda denna energi klokt kommer att innebära att den "begränsade energin kommer att öka gradvis". En stor klinisk prövning känd som PACE-studien fann att APT inte var effektivare än vanlig vård eller specialiserad medicinsk vård. PACE-studien genererade mycket kritik på grund av det breda urvalet av Oxford-kriterier för patienter, standarderna för resultateffektivitet sänktes under studien och att omanalys av data inte stödde omfattningen av de förbättringar som initialt rapporterades.
Till skillnad från pacing är APT baserad på den kognitiva beteendemodellen för kroniskt trötthetssyndrom och involverar ökade aktivitetsnivåer, vilket den säger tillfälligt kan öka symtomen. I APT etablerar patienten först en baslinjeaktivitetsnivå, som kan utföras konsekvent utan någon post-exertionell sjukdomskänsla ("kraschar"). APT anger att personer bör planera för att öka sin aktivitet i möjligaste mån. Men APT kräver också att patienter begränsar sin aktivitetsnivå till endast 70 % av vad de känner att de kan göra, samtidigt som de varnar för för mycket vila. Detta har beskrivits som motsägelsefullt, och Jason konstaterar att i jämförelse med pacing, begränsar denna 70-procentiga gräns de aktiviteter som patienterna är kapabla till och resulterar i en lägre funktionsnivå. Jason och Goudsmit, som först beskrev pacing och energihöljeteorin för CFS, har båda kritiserat APT för att vara oförenliga med principerna för pacing och lyft fram signifikanta skillnader. APT främjades av Action for ME fram till 2019. Action for ME var patientens välgörenhetsorganisation som var involverad i PACE-studien.
Rintatolimod
Rintatolimod är ett dubbelsträngat RNA-läkemedel som utvecklats för att modulera en antiviral immunreaktion genom aktivering av tollliknande receptor 3. I flera kliniska prövningar av CFS har behandlingen visat en minskning av symtomen, men förbättringar kvarstod inte efter att behandlingen avbröts. Bevis som stöder användningen av rintatolimod bedöms som låg till måttlig. US FDA har nekat kommersiellt godkännande, kallat en ny läkemedelsansökan , med hänvisning till flera brister och luckor i säkerhetsdata i försöken, och kommit fram till att tillgängliga bevis är otillräckliga för att visa dess säkerhet eller effekt vid CFS. Rintatolimod har godkänts för marknadsföring och behandling för personer med CFS i Argentina , och 2019 uppfylldes FDA:s regulatoriska krav för export av rintatolimod till landet.
Prognos
Informationen om prognosen för CFS är begränsad och sjukdomsförloppet varierar. Enligt NICE-riktlinjen varierar CFS i långtidsutsikter från person till person. Fullständig återhämtning, partiell förbättring och försämring är alla möjliga. Symtomen fluktuerar i allmänhet över dagar, veckor eller längre perioder, och vissa personer kan uppleva perioder av remission. Sammantaget, "många kommer att behöva anpassa sig till att leva med ME/CFS." Vissa människor som förbättras behöver hantera sina aktiviteter för att förhindra återfall. Barn och tonåringar är mer benägna att återhämta sig eller förbättras än vuxna.
En systematisk översikt från 2005 fann att för obehandlad CFS var "mediangraden för full återhämtning 5 % (intervall 0–31 %) och medianandelen av patienter som förbättrades under uppföljningen var 39,5 % (intervall 8–63 %)," och att 8 till 30 % av patienterna kunde återgå till arbetet. Ålder vid debut, längre uppföljningstid, mindre svårighetsgrad av trötthet vid baslinjen och andra faktorer var ibland, men icke konsekvent, relaterade till resultatet. En annan granskning fann att barn har en bättre prognos än vuxna, med 54–94 % som har återhämtat sig genom uppföljning, jämfört med mindre än 10 % av vuxna som återgår till funktionsnivåer före sjukdomen.
Epidemiologi
Prevalensen för CFS/ME varierar kraftigt beroende på "fallsdefinitioner och diagnostiska metoder". Baserat på 1994 CDC diagnostiska kriterier är den globala prevalensen för CFS 0,89 %. I jämförelse ger prevalensen för de strängare kriterierna, såsom 1988 CDC "Holmes" kriterier för CFS och 2003 kanadensiska kriterier för ME (som båda till exempel utesluter patienter med psykiatriska diagnoser), en incidens på endast 0,17 %. För ett exempel på hur dessa siffror påverkar en nation: CDC:s webbplats noterar att mellan 836 000 och 2,5 miljoner amerikaner har ME/CFS, "men de flesta förblir odiagnostiserade".
Kvinnor diagnostiseras cirka 1,5 till 2,0 gånger oftare med CFS än män. Uppskattningsvis 0,5 % av barnen har CFS, och fler ungdomar drabbas av sjukdomen än yngre barn.
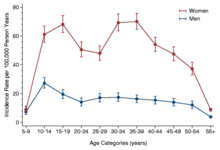
Incidensen enligt ålder har två toppar, en vid 10–19 och en annan vid 30–39 år (se diagram i högermarginalen). Effekten ses både i kvinnliga och manliga data, men är mer uttalad hos kvinnor. Det föreslogs att detta inträffar eftersom dessa åldersgrupper kan vara mer sårbara för CFS. Prevalensen är högst mellan 40 och 60 år .
Historia
Myalgisk encefalomyelit
- Från 1934 och framåt började utbrott av en tidigare okänd sjukdom registreras av läkare. Ursprungligen ansågs vara förekomster av poliomyelit, sjukdomen kallades därefter "epidemisk neuromyasteni".
- På 1950-talet användes termen "benign myalgisk encefalomyelit" i relation till ett jämförbart utbrott på Royal Free Hospital i London. Beskrivningarna av varje utbrott varierade, men inkluderade symtom på sjukdomskänsla, ömma lymfkörtlar, halsont, smärta och tecken på encefalomyelit. Orsaken till tillståndet kunde inte identifieras, även om det verkade vara smittsamt, och termen "godartad myalgisk encefalomyelit" valdes för att återspegla bristen på dödlighet, de svåra muskelsmärtor, symtom som tyder på skador på nervsystemet och för det förmodade störningens inflammatoriska karaktär. Björn Sigurðsson ogillade namnet och menade att sjukdomen sällan är godartad, inte alltid orsakar muskelsmärtor och möjligen aldrig är encefalomyelitisk. Syndromet uppträdde i sporadiska såväl som epidemiska fall.
- 1969 dök godartad myalgisk encefalomyelit upp som en ingång till den internationella klassificeringen av sjukdomar under sjukdomar i nervsystemet.
- 1986 publicerade Ramsay de första diagnostiska kriterierna för ME, där tillståndet kännetecknades av: 1) muskeltrötthet där, även efter minimal fysisk ansträngning, tre eller fler dagar går innan full muskelkraft återställs; 2) extraordinär variation eller fluktuation av symtom, även under loppet av en dag; och 3) kronicitet.
- År 1988 hade Ramsays fortsatta arbete visat att även om sjukdomen sällan ledde till dödlighet, var den ofta allvarligt handikappande. På grund av detta föreslog Ramsay att prefixet "godartad" skulle tas bort.
Kroniskt trötthetssyndrom
- I mitten av 1980-talet väckte två stora utbrott av en sjukdom som liknade mononukleos nationell uppmärksamhet i USA. Beläget i Nevada och New York involverade utbrotten en sjukdom som kännetecknas av "kronisk eller återkommande försvagande trötthet och olika kombinationer av andra symtom, inklusive halsont, lymfkörtelsmärta och ömhet, huvudvärk, myalgi och artralgi " . En första koppling till Epstein-Barr-viruset fick sjukdomen att få namnet "kroniskt Epstein-Barr-virussyndrom".
- 1987 sammankallade CDC en arbetsgrupp för att nå enighet om sjukdomens kliniska egenskaper. Arbetsgruppen drog slutsatsen att CFS inte var ny, och att de många olika namn som den tidigare gavs speglade vitt skilda uppfattningar om sjukdomens orsak och epidemiologi. CDC-arbetsgruppen valde "kroniskt trötthetssyndrom" som ett mer neutralt och inkluderande namn för sjukdomen, men noterade att "myalgisk encefalomyelit" var allmänt accepterad i andra delar av världen.
- 1988 publicerades den första definitionen av CFS. Även om orsaken till sjukdomen förblev okänd gjordes flera försök att uppdatera denna definition, framför allt 1994.
- De mest refererade diagnostiska kriterierna och definitionen av CFS för forskning och kliniska ändamål publicerades 1994 av CDC.
- 2006 startade CDC ett nationellt program för att utbilda den amerikanska allmänheten och sjukvårdspersonal om CFS.
Andra medicinska termer
En rad både teoretiserade och bekräftade medicinska enheter och namnkonventioner har förekommit historiskt i den medicinska litteraturen som handlar om ME och CFS. Dessa inkluderar:
- Epidemisk neuromyasteni var en term som användes för utbrott med symtom som liknade poliomyelit .
- Islandssjukan och Akureyrisjukan var synonyma termer som användes för ett utbrott av trötthetssymtom på Island .
- Lågt naturligt mördarsyndrom, en term som främst används i Japan, återspeglade forskning som visar minskad in vitro -aktivitet hos naturliga mördarceller isolerade från patienter.
- Neurasteni hade föreslagits som en historisk diagnos som ockuperade ett liknande medicinskt och kulturellt utrymme som CFS.
- Royal Free disease fick sitt namn efter det historiskt betydelsefulla utbrottet 1955 på Royal Free Hospital som användes som en informell synonym för "godartad myalgisk encefalomyelit".
- Tapanui-influensa var en term som vanligen användes i Nya Zeeland, som härrörde från namnet på en stad, Tapanui , där många människor hade syndromet.
Samhälle och kultur

Namngivning
Många namn har föreslagits för sjukdomen. För närvarande är de vanligaste "kroniskt trötthetssyndrom", "myalgisk encefalomyelit" och paraplybegreppet "ME/CFS". Att nå konsensus om ett namn är utmanande eftersom orsaken och patologin förblir okända.
Begreppet "kroniskt trötthetssyndrom" har av vissa patienter kritiserats för att vara både stigmatiserande och trivialiserande, och som i sin tur förhindrar att sjukdomen ses som ett allvarligt hälsoproblem som förtjänar lämplig forskning. Medan många patienter föredrar "myalgisk encefalomyelit", som de tror bättre speglar sjukdomens medicinska natur, finns det motstånd bland vissa läkare mot användningen av myalgisk encefalomyelit på grund av att inflammationen i det centrala nervsystemet ( myelit ) term har inte visats.
En rapport från 2015 från Institute of Medicine rekommenderade att sjukdomen skulle döpas om till "systemisk ansträngningsintoleranssjukdom", (SEID), och föreslog nya diagnostiska kriterier, som föreslår sjukdomskänsla efter ansträngning, (PEM), nedsatt funktion och sömnproblem är centrala symptom på ME/CFS. Dessutom beskrev de kognitiv funktionsnedsättning och ortostatisk intolerans som särskiljande symtom från andra tröttande sjukdomar.
Ekonomisk påverkan
Ekonomiska kostnader på grund av CFS är "betydande". En artikel från 2021 av Leonard Jason och Arthur Mirin uppskattade effekten i USA till 36-51 miljarder dollar per år, eller 31 592 till 41 630 dollar per person, med tanke på både förlorade löner och sjukvårdskostnader. CDC uppskattade enbart direkta hälsokostnader till 9-14 miljarder dollar årligen. En uppskattning för 2017 för den årliga ekonomiska bördan i Storbritannien var 3,3 miljarder pund.
Medvetenhetsdag
Den 12 maj är ME/CFS International Awareness Day . Dagen uppmärksammas så att intressenter får tillfälle att förbättra kunskapen hos "allmänheten, beslutsfattare och vårdpersonal om symtom, diagnos och behandling av ME/CFS, samt behovet av en bättre förståelse av detta. komplex sjukdom." Det valdes eftersom det är födelsedagen för Florence Nightingale , som hade en sjukdom som liknade ME/CFS eller fibromyalgi.
Läkare-patient relationer
Människor med CFS möter stigmatisering i vården och läkare kan ha problem med att hantera en sjukdom som saknar en tydlig orsak eller behandling. Det har varit mycket oenighet om föreslagna orsaker, diagnos och behandling av sjukdomen. Vissa läkare tror att det är psykologiskt. De flesta patienter är övertygade om att deras sjukdom istället är fysisk, vilket anstränger relationerna mellan läkare och patient. Kliniker kan vara obekanta med CFS, eftersom det ofta inte täcks av medicinska studier. På grund av denna ovana kan patienter gå odiagnostiserade i åratal eller bli feldiagnostiserade med psykiska tillstånd. En stor del av läkarna är osäkra på hur de ska diagnostisera eller hantera CFS. I en undersökning från 2006 av allmänläkare i sydvästra England accepterade 75 % det som en "igenkännbar klinisk enhet", men 48 % kände sig inte säkra på att diagnostisera den och 41 % i att hantera den.
NAM-rapporten hänvisar till CFS som "stigmatiserat", och majoriteten av patienterna rapporterar negativa vårdupplevelser. Dessa patienter kan känna att deras läkare på ett olämpligt sätt kallar sin sjukdom psykologisk eller tvivlar på svårighetsgraden av deras symtom. De kan också känna sig tvingade att bevisa att de är legitimt sjuka. Vissa kan få föråldrade behandlingar som framkallar symtom eller antar att deras sjukdom beror på ohjälpsamma tankar och dekonditionering. I en undersökning från 2009 ansåg endast 35 % av patienterna att deras läkare hade erfarenhet av CFS och endast 23 % ansåg att deras läkare visste tillräckligt för att behandla det.
Blod donation
Under 2010 antog flera nationella blodbanker åtgärder för att avskräcka eller förbjuda individer som diagnostiserats med CFS från att donera blod , baserat på oro efter påståendet från 2009 om ett samband mellan CFS och ett retrovirus som senare visade sig vara ogrundat. Organisationer som antog dessa eller liknande åtgärder var bland annat Canadian Blood Services , New Zealand Blood Service , Australian Red Cross Blood Service och American Association of Blood Banks . I november 2010 uppsköt UK National Blood Service permanent ME/CFS-patienter från att donera blod för att förhindra potentiell skada för givaren. Donationspolicyn i Storbritannien säger nu, "Tillståndet är återfallande av naturen och donation kan förvärra symtomen eller framkalla ett återfall hos en drabbad individ."
Kontrovers
Det har uppstått mycket diskussioner om orsaken, patofysiologin, nomenklaturen och diagnostiska kriterier för CFS. Historiskt sett var många yrkesverksamma inom det medicinska samfundet obekanta med CFS, eller kände inte igen det som ett verkligt tillstånd; Det fanns inte heller någon överenskommelse om dess förekomst eller allvar. Vissa personer med CFS avvisar någon psykologisk komponent.
År 1970 granskade två brittiska psykiatriker, McEvedy och Beard, fallanteckningarna om 15 utbrott av benign myalgisk encefalomyelit och drog slutsatsen att det orsakades av masshysteri hos patienter eller förändrad medicinsk uppfattning hos de behandlande läkarna. Deras slutsatser baserades på tidigare studier som fann många normala fysiska testresultat, avsaknad av en urskiljbar orsak och en högre förekomst av sjukdomen hos kvinnor. Följaktligen rekommenderade författarna att sjukdomen skulle döpas om till "myalgia nervosa". Detta perspektiv förkastades i en serie fallstudier av Dr. Melvin Ramsay och annan personal på Royal Free Hospital, centrum för ett betydande utbrott. Den psykologiska hypotesen som McEvedy och Beard ställde skapade stora kontroverser och övertygade en generation sjukvårdspersonal i Storbritannien att detta kunde vara en rimlig förklaring till tillståndet, vilket resulterade i försummelse av många medicinska specialiteter. Den specialitet som gjorde ett stort intresse för sjukdomen var psykiatri.
På grund av kontroversen antog sociologer att stress i det moderna livet kan vara en orsak till sjukdomen, medan vissa i media använde termen "Yuppie-influensa" och kallade det en medelklasssjukdom. Människor med funktionsnedsättning från CFS blev ofta inte trodda och anklagades för att vara smutskastare . Novembernumret av Newsweek från november 1990 hade en omslagsartikel om CFS, som även om den stödde en organisk orsak till sjukdomen, också innehöll termen "yuppieinfluensa", vilket återspeglar stereotypen att CFS främst drabbade yuppies . Innebörden var att CFS är en form av utbrändhet . Termen "yuppieinfluensa" anses stötande av både patienter och läkare.
2009 publicerade tidskriften Science en studie som identifierade XMRV-retroviruset i en population av personer med CFS. Andra studier misslyckades med att reproducera detta fynd, och 2011 drog redaktören för Science formellt tillbaka sin XMRV-tidning medan Proceedings of the National Academy of Sciences på liknande sätt drog tillbaka ett 2010-dokument som hade verkat stödja upptäckten av ett samband mellan XMRV och CFS.
Forskningsfinansiering
Storbritannien
Bristen på forskningsfinansiering och finansieringsbias mot biopsykosociala studier och mot biomedicinska studier har lyfts fram ett antal gånger av patientgrupper och ett antal brittiska politiker. En parlamentarisk utredning av en ad hoc- grupp av parlamentariker i Storbritannien, inrättad och ledd av den tidigare parlamentsledamoten, Dr Ian Gibson , kallad Group on Scientific Research into CFS/ME, togs upp av en minister som hävdade att få bra biomedicinsk forskning förslag har lämnats till Medicinska forskningsrådet (MRC) till skillnad från dem för psykosocial forskning. De fick också höra av andra forskare om förslag som har avvisats, med påståenden om partiskhet mot biomedicinsk forskning. MRC bekräftade för gruppen att den från april 2003 till november 2006 har avslagit 10 biomedicinska ansökningar relaterade till CFS/ME och finansierat fem ansökningar relaterade till CFS/ME, mestadels inom den psykiatriska/psykosociala domänen.
Under 2008 inrättade MRC en expertgrupp för att överväga hur MRC kan uppmuntra ny högkvalitativ forskning om CFS/ME och partnerskap mellan forskare som redan arbetar med CFS/ME och de inom associerade områden. Den listar för närvarande CFS/ME med en höjdpunkt, som bjuder in forskare att utveckla forskningsförslag av hög kvalitet för finansiering. I februari 2010 producerade All-Party Parliamentary Group on ME (APPG on ME) ett äldre dokument, som välkomnade MRC-initiativet nyligen, men som ansåg att alltför mycket betoning tidigare hade lagts på psykologisk forskning, med otillräcklig uppmärksamhet på biomedicinsk forskning, och att ytterligare biomedicinsk forskning måste genomföras för att hjälpa till att upptäcka en orsak och effektivare behandlingsformer för denna sjukdom.
Kontroverser omger psykologiskt orienterade modeller av sjukdomen och beteendemässiga behandlingar som utförs i Storbritannien.
Förenta staterna
1998 befanns 13 miljoner dollar för CFS-forskning ha omdirigerats eller felaktigt redovisats av USA:s CDC, och tjänstemän vid byrån vilseledde kongressen om oegentligheterna. Byrån uppgav att de behövde medlen för att svara på andra nödsituationer inom folkhälsan. Direktören för en amerikansk nationell patientgrupp anklagade att CDC hade en partiskhet mot att studera sjukdomen. CDC lovade att förbättra sina metoder och att återställa de 13 miljonerna till CFS-forskning under tre år.
Den 29 oktober 2015 deklarerade National Institutes of Health sin avsikt att öka forskningen om ME/CFS. NIH Clinical Center skulle studera individer med ME/CFS, och National Institute of Neurological Disorders and Stroke skulle leda Trans-NIH ME/CFS Research Working Group som en del av en forskningsinsats med flera institut.
Anmärkningsvärda fall
1989 presenterade The Golden Girls (1985–1992) kroniskt trötthetssyndrom i en båge med två avsnitt, "Sick and Tired: Part 1" och "Part 2", där huvudpersonen Dorothy Zbornak , porträtterad av Bea Arthur , efter en lång kamp med sina läkare i ett försök att hitta en diagnos för hennes symtom, får slutligen diagnosen CFS. Den amerikanska författaren Ann Bannon hade CFS. Laura Hillenbrand , författare till den populära boken Seabiscuit , har kämpat med CFS sedan 19 års ålder.
Forskning
Aktuell forskning om ME/CFS kan leda till en bättre förståelse av sjukdomens orsaker, biomarkörer som hjälper till vid diagnos och behandlingar för att lindra symtomen. Uppkomsten av långvarig covid har väckt ett ökat intresse för ME/CFS, eftersom de två tillstånden kan dela patologi, och en behandling för den ena kan behandla den andra.
Orsaker
Ny forskning tyder på dysfunktion i många biologiska processer. Dessa förändringar kan ha en gemensam orsak, men det verkliga förhållandet mellan dem är för närvarande okänt. Metaboliska områden av intresse inkluderar störningar i aminosyrametabolism, TCA-cykeln , ATP-syntes och potentiellt ökad lipidmetabolism . Annan forskning har undersökt immundysreglering och dess potentiella kopplingar till mitokondriell dysfunktion. Autoimmunitet har föreslagits som en orsak, men bevisen är knappa. Personer med ME/CFS kan ha onormal tarmmikrobiota , vilket har föreslagits påverka mitokondrier eller nervsystemets funktion.
Flera små studier har undersökt genetiken för ME/CFS, men inget av deras fynd har replikerats. En större studie, DecodeME , pågår för närvarande i Storbritannien.
Behandlingar
Läkemedlet rintatolimod befinner sig för närvarande i en experimentell prövning i USA för att behandla både ME/CFS och lång covid.
Rituximab, ett läkemedel som bryter ut B-celler , studerades och visade sig vara ineffektivt.
Biomarkörer
Många biomarkörer för ME/CFS har föreslagits, men ingen har validerats eller gjorts tillgänglig utanför forskningen.
Utmaningar
Förekomsten av flera diagnostiska kriterier, och variationer i hur forskarna tillämpar dem, komplicerar jämförelser mellan studier. Vissa definitioner, som Oxford- och Fukuda-kriterierna, kan misslyckas med att skilja mellan kronisk trötthet i allmänhet och ME/CFS, som kräver PEM i moderna definitioner. Definitioner varierar också i vilka samtidiga tillstånd som utesluter en diagnos av ME/CFS.
ME/CFS påverkar flera kroppssystem, varierar kraftigt i svårighetsgrad och fluktuerar över tid, vilket skapar heterogenitet inom patientgrupper och gör det mycket svårt att identifiera en enskild orsak. Att dela upp patienter i undertyper kan hjälpa till att hantera denna heterogenitet.
Se även
externa länkar
- "CDC – Myalgisk encefalomyelit/kroniskt trötthetssyndrom (ME/CFS)" . Centers for Disease Control . Hämtad 20 maj 2020 .