Blodplättsferes
| Blodplättsferes | |
|---|---|
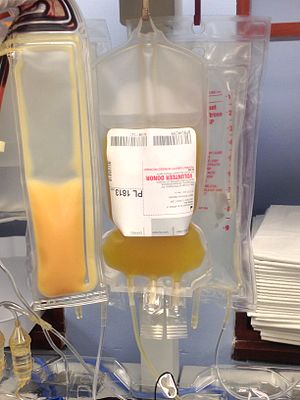
 En 250 ml påse med nyuppsamlade blodplättar
| |
| ICD-10-PCS | 6A550Z2, 6A551Z2 |
| ICD-9-CM | 99,05 |
| MeSH | |
Blodplättsferes (mer exakt kallad trombocytaferes eller trombaferes , även om dessa namn sällan används) är processen för att samla in trombocyter , mer allmänt kallade trombocyter, en komponent av blod som är involverad i blodkoagulering . Termen hänvisar specifikt till metoden för att samla in blodplättarna, som utförs av en anordning som används vid blodgivning som separerar blodplättarna och återför andra delar av blodet till givaren. Trombocyttransfusion kan vara en livräddande procedur för att förebygga eller behandla allvarliga komplikationer från blödningar och blödningar hos patienter som har störningar som visar sig som trombocytopeni (lågt antal trombocyter) eller trombocytdysfunktion. Denna process kan också användas terapeutiskt för att behandla störningar som resulterar i extraordinärt höga trombocytantal såsom essentiell trombocytos .
Blodplättstransfusion
Trombocyttransfusioner ges traditionellt till de som genomgår kemoterapi för leukemi , multipelt myelom , de med aplastisk anemi , AIDS , hypersplenism, idiopatisk trombocytopen purpura (ITP), sepsis , benmärgstransplantation, strålbehandling , organtransplantation eller operationer såsom hjärt-lungtransplantation . Blodplättstransfusioner bör undvikas hos personer med trombotisk trombocytopen purpura (TTP) eftersom det kan förvärra neurologiska symtom och akut njursvikt, förmodligen på grund av att nya tromber bildas när trombocyterna konsumeras. Det bör också undvikas hos personer med heparininducerad trombocytopeni (HIT) eller disseminerad intravaskulär koagulation (DIC). [ citat behövs ]
Hos vuxna rekommenderas trombocyter till dem som har nivåer lägre än 10 000/µL, eller mindre än 20 000/µL om en central venkateter placeras, eller mindre än 50 000/µL om en lumbalpunktion eller större operation krävs.
Hela blodplättar
Inte alla blodplättstransfusioner använder blodplättar som samlats in genom automatisk aferes. Blodplättarna kan också separeras från donationer av helblod som samlats in i en traditionell blodgivning , men det finns flera fördelar med att separera blodplättarna vid insamlingstillfället. Den första fördelen är att helblodsblodplättarna, ibland kallade "slumpmässiga" trombocyter, från en enda donation inte är tillräckligt många för en dos att ge till en vuxen patient. De måste slås samman från flera givare för att skapa en enda transfusion, och detta komplicerar bearbetningen och ökar risken för sjukdomar som kan spridas i transfunderat blod, såsom humant immunbristvirus . [ citat behövs ]
Att samla in blodplättarna från en enda donator förenklar också matchning av humant leukocytantigen (HLA), vilket förbättrar chansen för en framgångsrik transfusion. Eftersom det är tidskrävande att hitta ens en enstaka kompatibel donator för HLA-matchade transfusioner, är det mycket mer praktiskt att kunna samla in en full dos från en enda donator än att hitta flera kompatibla donatorer. [ citat behövs ]
Blodplättsferesprodukter är också lättare att testa för bakteriell kontaminering, en ledande orsak till transfusionsrelaterade dödsfall. [ citat behövs ] Poolning av helblodsplättar görs ofta i ett "öppet" system där trombocytbehållarna är anslutna på ett sätt som kan exponera blodplättarna för luft, och poolade blodplättar måste transfunderas omgående så att eventuell kontaminering inte hinner med att växa. [ citat behövs ]
Problem med aferes inkluderar kostnaden för den utrustning som används för insamling. Helblodplättar kräver inte heller någon ytterligare donatorrekrytering, eftersom de kan göras från bloddonationer som också används för packade röda blodkroppar och plasmakomponenter . [ citat behövs ]
Trombocytopeni på grund av underproduktion
Mottagare i denna kategori inkluderar de som genomgår kemoterapi, de med myeloftisisk anemi , AIDS eller med aplastisk anemi . Om så är indicerat ska transfusioner (ett trombafereskoncentrat) ges tills trombocytfunktionen återställs, vanligtvis cirka två gånger i veckan. Kirurgisk blödning som enbart beror på trombocytopeni uppstår när blodplättar < 50 000/µL medan spontana blödningar uppstår när blodplättar < 10 000/µL. Trombocytopenipatienter kan utveckla "torr" blödning, det vill säga endast petekier och ekkymoser . De kommer inte att drabbas av dödliga hemorragiska händelser om de inte först har omfattande slemhinneblödningar eller "våta" blödningar. Därför bör tröskeln för transfusion vara mellan 5 000 och 10 000/µL hos de som inte har någon blödning eller bara "torr" blödning. Ett mer konservativt tröskelvärde på 20 000/µL bör användas för personer med feber eller andra riskfaktorer för blödning. De med aktiv blödning eller före operation bör ha ett tröskelvärde på 50 000/µL. Ett obekräftat, men användbart, sätt att avgöra om en patient återhämtar sig från kemoterapiinducerad trombocytopeni är att mäta "nätförsedda" trombocyter, eller unga RNA-innehållande trombocyter, vilket betyder att patienten börjar göra nya blodplättar. [ citat behövs ]
Immun trombocytopeni
Mottagare i denna kategori inkluderar de med idiopatisk trombocytopen purpura eller läkemedelsinducerad trombocytopeni. Trombocyttransfusioner rekommenderas i allmänhet inte för denna patientgrupp eftersom den bakomliggande orsaken involverar antikroppar som förstör blodplättar, därför kommer även eventuella nytransfunderade trombocyter att förstöras. Blodplättstransfusion kan användas i blödningssituationer där blodplättarna kan användas av kroppen innan immunsystemet förstör dem.
Ändrade blodplättsfunktioner
Störningar i trombocytfunktionen kan vara medfödda eller förvärvade. De flesta av dessa störningar är milda och kan svara på behandling med desmopressin (dDAVP). Transfusion behövs inte nödvändigtvis. Men med vissa allvarligare störningar som Glanzmann-trombasteni kan transfusioner med stora mängder blodplättar behövas. Antalet transfusioner kan minska om dessa patienter ges rekombinant human faktor VIIa [ läkarintyg behövs ] eftersom den bakomliggande orsaken är antikroppar mot blodplättsglykoproteinerna IIb/IIIa .
Kardiopulmonell bypassoperation
Kardiopulmonell bypassoperation kan resultera i förstörelse av en stor del av patientens blodplättar och kan göra de återstående livskraftiga trombocyterna dysfunktionella. Indikationerna för transfusion hos sådana patienter är kontroversiella. Allmänna riktlinjer rekommenderar att patienter inte transfunderas profylaktiskt utan endast när de blöder för mycket, samtidigt som de ger desmopressin. [ citat behövs ]
Läkemedelsinducerad trombocytdysfunktion
Den vanligaste av dessa är aspirin och dess liknande läkemedelsklass, NSAID . Andra trombocythämmande läkemedel ordineras vanligtvis till patienter med akuta kranskärlssyndrom som klopidogrel och tiklopidin . När operation utförs efter administrering av dessa läkemedel kan blödningen vara allvarlig. Transfusion under dessa omständigheter är inte entydig och man måste använda klinisk bedömning.
Förväntad blodplättsökning efter transfusion
Ökning av trombocytantal såväl som trombocytöverlevnad efter transfusion är relaterad till dosen av infunderade trombocyter och till patientens kroppsyta (BSA). Vanligtvis är dessa värden lägre än vad som förväntas.
- Korrigerad blodplättsökning (CCI) = blodplättsökning vid en timme x BSA (m 2 ) / # infunderade trombocyter x 10 11
- Förväntad blodplättsökning (per μL) = trombocyter infunderade x CCI/BSA (m 2 )
Det teoretiska värdet för CCI är 20 000/μL men kliniskt är värdet närmare 10 000/μL. Om CCI är mindre än 5 000/μL, sägs patienter ha "refractoriness" mot blodplättstransfusion.
Trombocytsamling
Separationen av enskilda blodkomponenter görs med en specialiserad centrifug (se aferes ). De tidigaste manuella formerna av trombaferes görs genom att trombocyter separeras från flera påsar med helblod som samlats in från givare eller blodförsäljare. Eftersom varje blodpåse (vanligtvis 250 ml eller 500 ml) innehåller ett relativt litet antal blodplättar, kan det ta så många som ett dussin blodpåsar (vanligtvis från fem till tio påsar, beroende på storleken på blodpåsarna och varje givares blodplättar) räkna) för att ackumulera en enda enhet blodplättar (tillräckligt för en patient). Detta ökar avsevärt riskerna med transfusionen. Varje enhet av blodplättar som separeras från donerat helblod kallas ett "trombocytkoncentrat". [ citat behövs ]
Modern automatisk trombaferes tillåter blodgivare att ge en del av sina blodplättar, samtidigt som de behåller sina röda blodkroppar och åtminstone en del av blodplasman . Därför skördas i allmänhet inte mer än tre enheter av blodplättar i någon som sitter från en donator. De flesta donatorer kommer att donera en "enkel" eller "dubbel" enhet, men förekomsten av "trippel" har ökat i takt med att mer lämpliga donatorer rekryteras. [ citat behövs ]
Eftersom trombocyter har en hållbarhet på bara fem dagar behövs alltid fler blodplättsgivare. Vissa centra experimenterar med sjudagars blodplättar, men detta kräver ytterligare testning och avsaknaden av några konserveringslösningar gör att produkten är mycket effektivare när den är färsk.
Även om röda blodkroppar också kan samlas in i processen, gör många blodgivningsorganisationer inte det eftersom det tar mycket längre tid för människokroppen att fylla på sin förlust. Dessutom skjuter vissa (men inte alla) centra upp ytterligare blodplättsdonationer tills de röda blodkropparna kan fyllas på.
I de flesta fall återförs blodplasma till givaren också. Men på platser som har plasmabehandlingsanläggningar kan en del av donatorns plasma också samlas upp i en separat blodpåse (se plasmaferes ). Till exempel, i Australien kan cirka 5,9 × 10 11 blodplättar och 580 ml plasma samlas in från en donator på 88 kg.
Leukoreduktion
På grund av deras högre relativa densitet samlas vita blodkroppar som en oönskad komponent med blodplättarna. Eftersom det tar upp till 3 liter helblod (mängden av ett dussin blodpåsar) för att generera en dos blodplättar, kommer även vita blodkroppar från en eller flera donatorer att samlas in tillsammans med blodplättarna. En man på 70 kg (154 lb) har bara cirka 6 liter blod. Om alla oavsiktligt uppsamlade vita blodkroppar transfunderas med blodplättarna kan betydande avstötningsproblem uppstå. Därför är det standardpraxis att filtrera bort vita blodkroppar före transfusion genom processen med leukoreduktion .
Tidiga blodplättstransfusioner använde ett filter för att avlägsna vita blodkroppar vid tidpunkten för transfusionen. Det tar en utbildad person cirka 10 minuter att montera utrustningen, och detta är inte det säkraste eller mest effektiva sättet att filtrera eftersom levande vita blodkroppar kan frigöra cytokiner under lagring och döda vita blodkroppar kan bryta upp i mindre fragment som fortfarande kan stimulera ett farligt svar från immunsystemet. Dessutom kan enkel filtrering leda till ökade risker för infektion och förlust av värdefulla blodplättar. Nyare, mer avancerade trombaferesmaskiner kan filtrera vita blodkroppar under separation.
Till exempel, med marginellt acceptabelt helblod (vita blodkroppar: < 10 000/mm³; trombocyter: > 150 000/mm³), kommer en dos (3×10 11 ) blodplättar med cirka 2×10 10 vita blodkroppar. Detta kan allvarligt skada patientens hälsa. En dos av enstaka donatorblodplättar framställda med de senaste filtren kan innehålla så lite som 5×10 6 vita blodkroppar.
Aferes
Det finns två typer av manuell trombocytaferes. Blodplättsrik plasma (PRP) används ofta i Nordamerika och buffy coat (BC) används mer allmänt i Europa.
Blodplättar är blodets koagulerande celler, och när de doneras går de ofta till cancerpatienter, eftersom många cancerpatienter på grund av kemoterapi inte kan generera tillräckligt med blodplättar av sig själva.
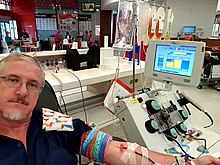
De grundläggande principerna för automatisk trombocytaferes är desamma som i den manuella proceduren, men hela proceduren utförs av en datorstyrd maskin. Eftersom donatorns blod behandlas i en steril engångscentrifug kan de oönskade komponenterna returneras till donatorn på ett säkert sätt. Detta gör att aferesmaskinen kan upprepa drag-centrifug-returcykeln för att få fler blodplättar. Huvuddelen av maskinen och längden på donationsprocessen innebär att de flesta blodplättsdonationer görs i blodcentraler istället för mobila blodenheter.
Varje land har sina egna regler för att skydda säkerheten för både givare och mottagare. I en typisk uppsättning regler måste en blodplättsgivare väga minst 50 kg (110 lb) och ha ett trombocytantal på minst 150 x 10 9 /L ( 150 000 trombocyter per mm³).
En enhet har mer än 3×10 11 blodplättar. Därför krävs det 2 liter blod med ett blodplättsantal på 150 000/mm³ för att producera en enhet blodplättar. Vissa vanliga donatorer har högre trombocytantal (över 300 000/mm³); för dessa donatorer tar det bara ungefär en liter av deras blod för att producera en enhet. Eftersom maskinen som används för att utföra proceduren använder sug för att dra blod ut ur en givares kropp, kan vissa personer som kan ge helblod ha vener för små för blodplättsdonation. Blodcentraler utvärderar varje givares vener före donation.
Blod står för cirka 8 % av kroppsvikten, så en givare på 50 kg (110 lb) har cirka fyra liter blod. Inte mer än 50 % av en givares blodplättar extraheras någonsin i en sittning, och de kan fyllas på av kroppen på cirka tre dagar.
De flesta nyare aferesmaskiner kan separera en maximal donation av blodplättar på cirka 60 till 120 minuter beroende på givarens hälsotillstånd.
Trombocytdonation
Efter en kort fysisk undersökning tas givaren in i donationsrummet och sätter sig i en stol bredvid maskinen. Teknikern rengör ena eller båda armarna med jod eller annat desinfektionsmedel och för in katetern i en ven i armen. Med vissa procedurer används båda armarna, en för att ta blod och den andra för att återföra det. Processen tar ungefär en till två timmar medan blod dras in i maskinen, blandas med ett antikoagulant som natriumcitrat , snurras runt och returneras till givaren. Procedurer med "dubbelnål" som använder båda armarna tenderar att vara kortare eftersom blodet dras och återförs genom olika katetrar; med "enkel nål"-procedurer dras en inställd volym och bearbetas i den första delen av cykeln och returneras i den andra delen. Donatorns blod genomgår upprepade cykler av dragning och retur.
Biverkningar av donation av blodplättar delas i allmänhet in i tre kategorier: blodtrycksförändringar, problem med venåtkomst och effekter av antikoagulantia på givarens kalciumnivå. Blodtrycksförändringar kan ibland orsaka illamående, trötthet och yrsel. Problem med venös åtkomst kan orsaka blåmärken, kallat hematom . När du donerar , hålls vanligtvis en förråd av kalciumantacida tabletter i närheten för att fylla på det förlorade kalciumet. Eftersom antikoagulantia verkar genom att binda till kalcium i blodet, sjunker en givares nivåer av kalcium – och särskilt av aktiva kalciumjoner – under donationsprocessen. Läpparna kan börja pirra eller det kan finnas en metallisk smak; eftersom kalcium möjliggör nervsystemets funktion är områden med nervändar (som läpparna) känsliga, åtminstone under donationsprocessen. Ovanligt lågt kalcium kan orsaka allvarligare problem som svimning, nervirritation [ citat behövs ] och kortvarig tetany . En sådan akut hypokalcemi beror vanligtvis på låga kalciumnivåer före donation, förvärrat av antikoagulantia. Hypokalcemi kan minskas genom att måttligt öka kalciumintaget i kosten dagarna före donationen. Allvarliga problem är extremt sällsynta, men aferesdonatorer får vanligtvis inte sova under den långa donationsprocessen så att de kan övervakas. [ citat behövs ]
Bortsett från proceduren skiljer sig att donera blodplättar från att donera blod på några sätt.
För det första får donatorn inte ta acetylsalicylsyra eller andra trombocythämmande läkemedel såsom klopidogrel (Plavix) under någonstans från 36 till 72 timmar före donation. (Riktlinjerna varierar beroende på blodcentrum.) Anledningen är att acetylsalicylsyra kan förhindra att blodplättar fäster vid koagelblödning. Vissa blodcentraler förbjuder också intag av icke -steroida antiinflammatoriska läkemedel ( NSAID) under 36 timmar innan.
För det andra är man i allmänhet tillåten att donera blodplättar var som helst från var tredje till 28:e dag. Detta är en skarp kontrast till helblodsdonation, som har en åtta veckors (eller längre) väntetid mellan donationerna. På samma sätt, eftersom blodplättsdonation tillfälligt tar bort helblod från kroppen, kan det vara nödvändigt att vänta åtta veckor efter en helblodsdonation för att donera blodplättar, även om två veckor är vanligare. I USA får en donator endast donera 24 gånger varje år och får inte förlora fler röda blodkroppar eller plasma under ett år än vad de skulle göra från det högsta tillåtna antalet helblodsdonationer. I Indien, enligt hälsoministeriet, kräver blodgivningsintervallskriterierna för aferes minst 48 timmars intervall efter blodplätt/plasma - aferes. Donationen bör inte göras mer än två gånger i veckan och bör även begränsas till 24 gånger under ett år.
För det tredje kan ytterligare tester krävas innan man blir donator för första gången. Dessa tester kan fastställa ett trombocytantal. Nyare automatiserade blodplättsferesmaskiner gör det när donationen börjar, och anpassar därefter mängden blodplättar som ska dras. Tester kan också fastställa donatorns kompatibilitet med särskilda mottagare genom ett humant leukocytantigen (HLA)-test. Fleråriga kvinnor kan uteslutas från att bli donatorer på grund av ökad TRALI -risk. Dessa tester involverar vanligtvis inget mer involverat än att ta flera rör med blod.
Biverkningar
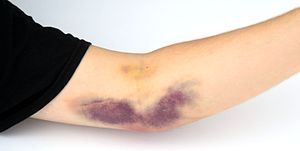
Skadliga tillstånd som kan inträffa under en blodplättsferesdonation är hypokalcemi , hematombildning och vasovagala reaktioner. Risken för att dessa tillstånd inträffar kan minskas eller förhindras genom utbildning av donatorerna före donation och förändring av aferesmaskinens konfiguration.
Åder ärrbildning
Upprepade blodplättsdonationer med korta intervall kommer att orsaka ärr på venpunktionsstället. Även om det kosmetiskt sett är praktiskt taget osynligt, uppstår ärrbildningen också på själva venen, vilket gör det svårare att sätta in en nål vid framtida tillfällen. Anekdotiska rapporter har sagt att gnidning av vitamin E -olja (eller insidan av en vitamin E-kapsel) på venpunktionsstället kan minska ärrbildning. En studie effekt utförd av University of Miami Department of Dermatology and Cutaneous Surgery 1999 visade dock ingen positiv från appliceringen av aktuellt vitamin E.
Ärrbildning i vener kan också orsaka problem för ytterligare försök att ta blod, såsom för medicinska procedurer. Detta kan förvirra phlebotomists som kan tro att de har missat venen på grund av det högre tryck som behövs för att penetrera ärrvävnaden. [ citat behövs ]
Se även
- ^ Kaufman, RM; Djulbegovic, B; Gernsheimer, T; Kleinman, S; Tinmouth, AT; Capocelli, KE; Cipolle, MD; Cohn, CS; Fung, MK; Grossman, BJ; Mintz, PD; Sesok-Pizzini, DA; Shander, A; Stack, GE; Webert, KE; Weinstein, R; Welch, BG; Whitman, GJ; Wong, EC; Tobian, AA (11 november 2014). "Tromplättstransfusion: en riktlinje för klinisk praxis från AABB" . Annals of Internal Medicine . 162 (3): 205–13. doi : 10.7326/M14-1589 . PMID 25383671 .
- ^ "Kriterier för godkännande av donatorer" . Hämtad 2008-02-25 .
- ^ "Allt du behöver veta innan du donerar blod - Times of India" . The Times of India . Hämtad 2020-05-16 .
- ^ "Riktlinjer för urval av blodgivare och hänvisning av blodgivare" (PDF) . Govt. of India, Ministry of Health & Family Welfare, National Blood Transfusion Services . 11 oktober 2017.
- ^ Gopal, Kumar Patidar; Ratti Ram Sharma; Neelam Marwaha (2013-07-08). "Frekvens av biverkningar hos blodplättsferesgivare i regionalt transfusionscenter i norra Indien" . Transfusions- och aferesvetenskap . 49 (2): 244–8. doi : 10.1016/j.transci.2013.06.003 . PMID 23830186 . Hämtad 2013-09-19 .
- ^ Baumann LS, Spencer J (1999-04-25). "Effekterna av aktuellt vitamin E på det kosmetiska utseendet av ärr". Dermatologisk kirurgi . 25 (4): 311–5. doi : 10.1046/j.1524-4725.1999.08223.x . PMID 10417589 .
Vidare läsning
- Stroncek DF, Rebulla P (2007). "Tromplättstransfusioner" . Lancet . 370 (9585): 427–38. doi : 10.1016/S0140-6736(07)61198-2 . PMID 17679020 . S2CID 27840543 .
- Cirkulär med information om blodprodukter , sida 32 (sida 35 i PDF-filen)