Posteriort reversibelt encefalopatisyndrom
| Posteriort reversibelt encefalopatisyndrom | |
|---|---|
| Andra namn | Reversibelt bakre leukoencefalopatisyndrom (RPLS) |
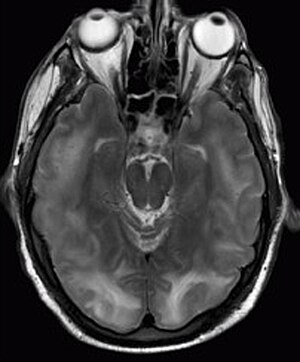 | |
| Posteriort reversibelt encefalopatisyndrom synligt på magnetisk resonanstomografi som flera kortiko-subkortikala områden av T2-viktad hyperintens (vit) signal som involverar occipital- och parietalloberna bilateralt och pons . | |
| Specialitet | Neurologi |
| Symtom | Kramper, huvudvärk, synstörningar, förändrat mentalt tillstånd, ibland svaghet i lemmar eller oförmåga att tala |
| Komplikationer | Intrakraniell blödning |
Posteriort reversibelt encefalopatisyndrom ( PRES ), även känt som reversibelt bakre leukoencefalopatisyndrom ( RPLS ), är ett sällsynt tillstånd där delar av hjärnan påverkas av svullnad, vanligtvis till följd av en bakomliggande orsak. Någon med PRES kan uppleva huvudvärk , synförändringar och kramper , med vissa utveckla andra neurologiska symtom såsom förvirring eller svaghet i en eller flera extremiteter . Namnet på tillståndet inkluderar ordet "posterior" eftersom det övervägande men inte uteslutande påverkar baksidan av hjärnan (parietal- och occipitalloberna ) . Vanliga bakomliggande orsaker är kraftigt förhöjt blodtryck , njursvikt , svåra infektioner , vissa mediciner, vissa autoimmuna sjukdomar och havandeskapsförgiftning . Diagnosen ställs vanligtvis genom hjärnskanning ( MRT ) på vilka områden med svullnad kan identifieras.
Behandlingen för PRES är stödjande: avlägsnande av orsaken eller orsakerna och behandling av någon av komplikationerna, såsom antikonvulsiva medel mot anfall. PRES kan kompliceras av intrakraniell blödning , men detta är relativt sällsynt. Majoriteten av människor återhämtar sig helt, även om vissa kan uppleva några kvarvarande symtom. PRES beskrevs första gången 1996.
tecken och symtom
PRES har vanligtvis ett akut debut. De flesta personer med PRES upplever huvudvärk och anfall; många upplever också synförändringar, förvirring och dåsighet, svaghet i armen och/eller benet på ena sidan av kroppen (hemiplegi), svårt att tala eller mer sällan andra neurologiska symtom. Synförändringarna i PRES kan inkludera hemianopsi (oförmåga att se vänster eller höger del av synfältet), suddig syn, bristande visuell medvetenhet på ena sidan , synhallucinationer och kortikal blindhet .
Anfall förekommer i cirka två tredjedelar av fallen. Hos barn är detta fortfarande vanligare, 90 %. Om anfall uppstår kan de vara fokala eller generaliserade . En liten del utvecklar status epilepticus , där anfall inte kontrolleras med enkla åtgärder.
Orsaker
Orsaker som kan bidra till utvecklingen av PRES är: immunsuppression (särskilt för organtransplantation , t.ex. med takrolimus ), allvarlig infektion och/eller sepsis , kemoterapi , autoimmun sjukdom och havandeskapsförgiftning. Högt blodtryck är ofta närvarande. På liknande sätt har majoriteten av personer med PRES en nedsatt njurfunktion, och 21% får regelbunden hemodialys . I PRES relaterade till mediciner kan det finnas ett intervall på veckor till månader mellan påbörjande av behandlingen och utvecklingen av PRES. Efter en hematopoetisk stamcellstransplantation (benmärgstransplantation) är risken för PRES cirka 8 %, medan risken är lägre (0,4-6 %) efter en solid organtransplantation.
Följande autoimmuna tillstånd har visat sig vara associerade med PRES: trombotisk trombocytopenisk purpura (TTP), primär skleroserande kolangit (PSC), reumatoid artrit (RA), Sjögrens syndrom , polyarteritis nodosa (PAN), systemisk skleros , systemisk lupus erythematosus (SLE) ), granulomatos med polyangit (GPA), Crohns sjukdom och neuromyelit optica (NMO), samt hemolytiskt-uremiskt syndrom (HUS). Ett antal andra föreningar har också rapporterats, inklusive vissa andra grupper av mediciner, blodtransfusion , förhöjda kalciumnivåer , minskade magnesiumnivåer , postpartum cerebral angiopati och missbruksdroger ( kokain och amfetamin ).
Det har föreslagits att PRES är identiskt eller nära besläktat med hypertensiv encefalopati , förekomsten av neurologiska symtom hos personer med hypertensiv nödsituation .
Mekanism
Den exakta mekanismen är att PRES inte är helt förstått, det anses vara relaterat till ett problem med hjärnans blodkärl. Det finns flera teorier om varför dessa blodkärl kan bli olämpligt genomsläppliga och tillåta att den omgivande hjärnvävnaden blir svullen . Den "vasogena" teorin hävdar att förhöjt blodtryck övervinner den normala förmågan hos blodkärlen i hjärnan att upprätthålla ett normalt cerebralt blodflöde . Det överdrivna trycket skadar endotelskiktet och blod-hjärnbarriären , vilket leder till svullnad (ödem). Förkärleken för den bakre hjärnan kan förklaras av den minskade tätheten av sympatisk innervation i den bakre cirkulationen jämfört med den främre cirkulationen. Den "vasogena" teorin verkar förklara de nästan 50 % av fallen av PRES där det hade förekommit kraftigt förhöjt blodtryck. Det kallas också för "genombrottsteorin", eller "hyperfusionsteorin". Denna teori förklarar inte ödemet i många andra fall där blodtrycket har varit normalt eller till och med lågt; i själva verket tenderar ödemet att vara allvarligare hos dem utan onormalt förhöjt blodtryck.
I PRES sekundärt till andra orsaker har blodkärlsskadan tillskrivits andra mekanismer. Den "cytotoxiska" teorin antyder att det är direkt cellskada av toxiner (vanligtvis mediciner) som utlöser ödem. Den "immunogena" teorin föreslår en roll för immunsystemet (specifikt T-celler) . Vissa betraktar de cytotoxiska och immunogena teorierna tillsammans som en enda "toxisk" teori. Det verkar finnas en roll för cytokiner i att orsaka endotelial dysfunktion.
Slutligen, enligt teorin om "neuropeptid/cerebral vasokonstriktion", utlöser vissa specifika substanser ( endotelin 1 , tromboxan A2 ) spasmer i blodkärlen med resulterande skada på kärlväggen och ödem. Den senare hypotesen stöds av det frekventa fyndet av diffusa blodkärlsspasmer (vasokonstriktion) hos många personer med PRES, och bevisen för minskad perfusion, även om spasmen också kan vara en konsekvens av blodkärlsskadan snarare än orsaken. Vissa inkluderar därför vasospasmen i den "giftiga" teorin. Det anses troligt att dessa flera mekanismer alla potentiellt spelar en roll i utvecklingen av PRES.
Diagnos
Det finns inga formella diagnoskriterier för PRES, men det har föreslagits att PRES kan diagnostiseras om någon har utvecklat akuta neurologiska symtom (kramper, förändrat mentalt tillstånd, huvudvärk, synrubbningar) tillsammans med en eller flera kända riskfaktorer, typiskt utseende på hjärnavbildning (eller normal avbildning), och ingen annan alternativ diagnos. Vissa anser att avvikelserna måste påvisas vara reversibla. Om lumbalpunktion utförs kan detta visa ökade proteinnivåer men inga vita blodkroppar . Datortomografiskanning kan utföras i första hand; detta kan visa områden med låg densitet av vita substanser i de bakre loberna.
Diagnosen ställs vanligtvis med magnetisk resonanstomografi av hjärnan. De fynd som T2 är -vägd avbildning mest karakteristiska för PRES är symmetriska hyperintensiteter på i parietal- och occipitalloberna ; detta mönster finns i mer än hälften av alla fall. FLAIR- sekvenser kan vara bättre på att visa dessa avvikelser. Några specifika andra sällsynta mönster har beskrivits: superior frontal sulcus (SFS) vattendelare, ett vattendelaremönster som involverar hela hemisfären (holohemispheric) och ett centralt mönster med vasogent ödem i den djupa vita substansen, basala ganglier , talami , hjärnstammen och pons . Dessa distinkta mönster korrelerar i allmänhet inte med symtomens natur eller deras svårighetsgrad, även om allvarliga ödem kan tyda på en sämre prognos. Om utseendet inte är typiskt måste andra orsaker till symtomen och avbildningsavvikelserna övervägas innan PRES kan diagnostiseras definitivt. I många fall finns det tecken på sammandragning av blodkärlen (om angiografi utförs), vilket tyder på en möjlig överlappning med reversibelt cerebralt vasokonstriktionssyndrom (RCVS). Diffusions-MR kan användas för att identifiera områden med cytotoxiskt ödem orsakade av dåligt blodflöde (ischemi), men det är inte klart om detta är prognostiskt relevant. Onormal skenbar diffusionskoefficient ses i cirka 20 % av fallen.
I 10–25 % av fallen av PRES finns det tecken på blödning på neuroimaging. Olika typer av blödningar kan förekomma: blödning i själva hjärnvävnaden (intraparenkymal blödning), sulkal subaraknoidal blödning och mikroblödningar.
Behandling
Det finns ingen direkt behandling för PRES, annat än att ta bort eller behandla någon bakomliggande orsak. Till exempel kan immunsuppressiv medicin behöva hållas inne. 40 % av alla personer med PRES mår tillräckligt dåligt för att behöva intensivvårdsavdelning för noggrann observation och behandling av komplikationer. De med anfall ges antikonvulsiva medel .
Om det finns en hypertensiv nödsituation sänks blodtrycket med 20-30% med kontinuerlig infusion av ett blodtryckssänkande läkemedel med noggrann övervakning. Av de blodtryckssänkande medel som finns tillgängliga nitrater behöva undvikas eftersom det finns en oro för att detta kan förvärra PRES även när blodtrycket sänks. Vid PRES sekundärt till havandeskapsförgiftning kan magnesiumsulfat administreras.
Prognos
Med adekvat behandling återhämtar sig 70-90 % av personer med PRES inom några timmar till dagar. 8–17 % av personer med PRES dör, även om detta inte alltid är en direkt följd av PRES. Av de som har kvarvarande symtom efter PRES beror detta till stor del på blödning. Icke-upplösning av MRT-avvikelser har kopplats till sämre resultat. Om PRES orsakades av havandeskapsförgiftning är prognosen bättre än vid PRES på grund av andra orsaker.
Faktorer som förutsäger sämre prognos är personens ålder, nivån av C-reaktivt protein i blodet (en markör för inflammation), förändrat mentalt tillstånd vid diagnostillfället och förändrade koagulationsmarkörer . Personer med diabetes kan få ett sämre resultat, och avvikelser i corpus callosum på MRT har kopplats till sämre prognos. Vissa mönster på elektroencefalografi (EEG) är också associerade med ett sämre resultat.
Efter en episod av PRES, även när det var förknippat med anfallsaktivitet, är det bara en liten del av människorna som löper risk för pågående anfall och majoriteten kan så småningom avbryta antikonvulsiv behandling.
Epidemiologi
Incidensen (antal fall per år) av PRES är inte känd, men ökad användning av MR-undersökningar har lett till ökad igenkänning.
Historia
PRES beskrevs första gången 1996 i en grupp på 15 patienter som identifierades retrospektivt i journalerna från New England Medical Center i Boston och Hôpital Sainte Anne i Paris. Namnet reviderades 2000 från "leukencefalopati" till "encefalopati" eftersom det förstnämnda antydde att det bara påverkar hjärnans vita substans, vilket inte är fallet.