Vävnadstypning
Vävnadstypning är ett förfarande där vävnaderna hos en potentiell donator och mottagare testas för kompatibilitet före transplantation . Felmatchade donator- och mottagarvävnader kan leda till avstötning av vävnaderna. Det finns flera metoder för vävnadstypning.
Översikt
Under vävnadstypning identifieras en individs humana leukocytantigener (HLA). HLA-molekyler presenteras på ytan av celler och underlättar interaktioner mellan immunceller (som dendritiska celler och T-celler ) som leder till adaptiva immunsvar . Om HLA från givaren upptäcks av mottagarens immunsystem som annorlunda än mottagarens eget HLA, kan ett immunsvar mot givarens vävnader utlösas. Mer specifikt kan HLA-felmatchningar mellan organdonatorer och mottagare leda till utvecklingen av anti-HLA -donatorspecifika antikroppar (DSA). DSA är starkt associerade med avstötning av donatorvävnader hos mottagaren, och deras närvaro anses vara en indikator på antikroppsmedierad avstötning. När givarens och mottagarens HLA matchas är det betydligt mer sannolikt att givarens vävnader accepteras av mottagarens immunsystem. Under vävnadstypning bör ett antal HLA-gener typas i både givare och mottagare, inklusive HLA klass I A , B och C gener, samt HLA klass II DRB1 , DRB3 , DRB4 , DRB5 , DQA1 , DQB1 , DPA1 och DPB1- gener. HLA-typning försvåras av det faktum att HLA-regionen är den mest genetiskt variabla regionen i det mänskliga genomet.
Metoder för vävnadstypning
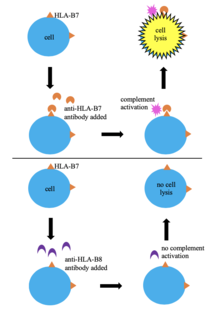
En av de första metoderna för vävnadstypning var genom serologisk typning. I denna teknik HLA- typas en givares blodkroppar genom att blanda dem med serum som innehåller anti-HLA- antikroppar . Om antikropparna känner igen sin epitop på donatorns HLA så sker komplementaktivering , vilket leder till cellys och död, vilket gör att cellerna kan ta upp ett färgämne ( trypanblått) . Detta möjliggör identifiering av cellernas HLA baserat indirekt på specificiteten hos de kända antikropparna i serumet. Denna metod har använts flitigt eftersom den är enkel, snabb och låg kostnad; den enorma variationen i HLA- alleler betyder dock att serum som innehåller antikroppar specifika mot HLA i cellerna som testas kanske inte är tillgängligt. Serologisk typning ger ingen tydlig bild av HLA-regionen och resulterar inte alltid i framgångsrik HLA-typning, så många laboratorier har slutat använda den till förmån för effektivare metoder.
Nyligen har andra mer effektiva tillvägagångssätt dykt upp, inklusive användningen av polymeraskedjereaktion ( PCR ) baserad på sekvensspecifika primrar (SSP) eller sekvensspecifika oligonukleotidsonder (SSOP). SSP-PCR kan dock vara både tids- och resurskrävande. SSOP-PCR är bättre för HLA-typning av ett stort antal individer, till exempel ett stort antal donatorer för benmärgsregister. RT-PCR är en annan metod för HLA-typning som är snabb och mångsidig, men den är dyr.
Referenssträngsmedierad konformationsanalys (RSCA) är ytterligare en metod som används för HLA-typning. I denna metod blandas ett okänt HLA-prov med en referensallel och körs i en gel genom elektrofores . RSCA begränsas av antalet tillgängliga HLA-referensalleler eftersom HLA-regionen är så mångsidig.
Direkt DNA-sekvensering anses för närvarande vara den bästa metoden för HLA-typning, antingen genom Sanger-sekvensering eller nästa generations sekvensering , även om det också kan vara tidskrävande och är en av de dyrare metoderna. RNA-sekvensering kan också användas, men många labb gör det inte eftersom RNA är instabilt och benäget att nedbrytas.
Se även
externa länkar
- Hur preimplantation vävnadstypning fungerar, HFEA webbplats
- Tissue+typing vid US National Library of Medicine Medical Subject Headings (MeSH)
- Förstå vävnadstypning
